| >>LESIONES MAS FRECUENTES<< | >> CURRICULUM << | >> INFO. UTILES << | >> PLÁSTICA DE LIGAMENTO CRUZADO << | >> PUBLICACIONES << | >> CONSULTORIO << |
|
LESIONES EN EL MUSCULO SOLEO La lesión muscular desde contractura, distensión ora desgarro ocurre en este particular músculo sóleo, como causa frecuente dada la velocidad con que se juega.Digamos que llega el conocimiento de dicha lesión al vulgo y el segmento del cuerpo que la padece, por la suma de jugadores en el mundo entero que presenta desgarro del sóleo . Luego la información reproduce su nombre específico y logra familiarizarse en el aficionado lector. Patrimonio de reacción seguida de pique corto será en la sumatoria de gestos repetidos generados durante las prácicas y partidos. Pero cuando el sóleo no habia alcanzado su fama actual, también ocasionaba dolor intenso y hasta fulgurante post traumático, al padecer el impacto del botin del contrincante sobre la pantorrilla, lugar donde está ubicado nuestro músculo en cuestión. La anatomia de la pantorrilla presenta el triceps sural constituido por los dos musculos gemelos, externo e interno. Inmediatamente por debajo aparece el sóleo, músculo ancho y aplanado en forme de suela, por ello sóleo. Los tres forman el triceps sural y convergen hacia abajo para formar el tendón de Aquiles . Sin embargo encontramos por debajo y desde afuera hacia el centro de la pierna un cuasi tendón con poco músculo en su inserción proximal de la pierna junto al gemelo externo. Esta estructura músculo tendinosa en el hombre solo existe en estado de vestigio aunque puede terminar también en el Aquiles sin función a tener en cuenta. Lo he utilizado en las plasticas del mismo para refuerzo de la tecnica quirúrgica utilizada. Concretando, cuando en aquel episodio traumático que mencionaba, producto de un impacto de botín directo justo en la zona donde no cubre la canillera protectora, el sóleo presentaba un exquisito dolor a la altura intermedia alta de dicha zona pués alli existe el denominado arco del sóleo dado que por debajo de dicho arco, pasan arteria y nervios. De allí el hematoma generado por el punta pié ocupa un lugar imortante distiende y comprime vasos y nervios del arco del sóleo que los contiene. El dolor en ese caso es muy importante y limitante por lo que en alguna ocasión hubo que drenar el hematoma compresor quirúrgicamente. Como dicho comportamiento no es frecuente ni famoso a pesar de ser mas grave para el jugador, no adquirió su fama actual por la cual ahora estoy escribiendo este artículo. Hasta la próxima famosa patología del mundo del deporte.
TENDINITIS ROTULIANA Dentro de la casuística de lesiones en rodillas, hemos incorporado dicha afección formando parte de lo que para nosotros, fueron CONDROMALACIAS ROTULIANAS o enfermedad cartilaginosa de las carillas rotulianas, especialmente la interna. Concretamente es un disturbio interno por suma de gestos repetidos en semiflexión a lo largo de la carrera del jugador de fútbol, haciendo la salvedad que en Vóley es muchísimo más frecuente dado el grado de flexión forzada de la rodilla en dicha disciplina deportiva. En nuestros muchachos también la detectamos estadísticamente en mayor cantidad en guardavallas, dada la postura flexa ó agazapada en la acción listo a saltar. Tomar en cuenta que dicho gesto se realiza desde la niñez y preadolescencia en divisiones inferiores cuando aún predomina cartílago en las carillas de la rótula. Siempre hemos descartado otras entidades medicas que también generan tendinitis rotulianas tales como, subluxaciones recurrentes; rótulas bipartitas de nacimiento; neuralgia prerotuliana traumática; pies valgos; rodillas valgas con el famoso ángulo Q aumentado. En yodos los casos predomina el dolor sin antecedente traumático que recuerde el jugador. Muchas veces comienza la práctica indoloro y en el transcurso de la misma, súbitamente comienza el dolor. En la revisación el signo principal es la palpación crepitante de la piel sobre la rotula con sensación a “cuero seco”. Otras veces va seguido de tumefacción y rubor sobre el tendón y la imposibilidad del apoyo de rodilla en tierra. Gordon presentó un caso de neuralgia prerotuliana profunda en la cara lateral de la rótula muy repetitivo, por lo que seccionó quirúrgicamente el haz neurovascular que emerge de la superficie externa de la piel de la rotula y que alimenta la bolsa prerotuliana subcutánea. Dicha técnica no la utilicé en futbolistas y si en tres jugadores de vóley con resultado satisfactorios en cuanto a la merma del dolor. La frecuencia en nuestro jugadores de la Tendinitis Rotuliana fue en paralelo al juego en pisos con poco césped y rugosos y en aquellos a los cuales se les practicó tenoplastias utilizando como dador a dicho tendón para la ruptura del ligamento cruzado anterior. Nuestro jefe Luis Maria Barbieri fundador de los consultorios de FAA agregaba como causa predisponente las rotulas altas congénitas, teoría para mi muy valedera estadísticamente hablando, dado que por dicha patología original hube de operar dos rupturas del tendón rotuliano experimentadas en dos jugadores centrales. Grande era la tensión que soportaba el largo incorrecto del tendón, en cada salto y posterior caída al cabecear en ambas áreas. Tratamientos varios hemos realizado con diversos resultados generalmente exitosos en poco tiempo y lo que nunca indicamos fue rehabilitar en mesa de cuádriceps ni bicicletas. Al contrario la musculación fue siempre realizada con rodilla en extensión .” El músculo trabaja y la rodilla no se entera “esa fue la comunicación que le baje siempre al deportista.
PRACTICAS DE FUTBOL EN JORNADAS CALUROSAS MARZO DE 1996 INTRODUCCION Quisiera refrescar y nunca mejor expresado el término en estos días, el tema en cuestión. Un diez y nueve de marzo de 1996 me propuso Carlos Pandolfi la posibilidad de abordar este tema acuciante de las altas temperaturas y el desarrollo de los partidos. Consistiría en un detalle médico y precauciones, para ser sometido a estudio, evaluación y aprobación por las autoridades de AFA y FIFA. Nuestra Agremiación y en este caso mediante la inquietud de Carlos Pandolfi, se comprometía a plantear una sugerencia escrita a las autoridades máximas del fútbol argentino, para llevar a cabo la implementación de un plan de hidratación del jugador in situ. Ello se efectuaría durante el desarrollo de los partidos y se adjuntaba la idea de realizar una detención de minutos en cada período del partido. DESARROLLO Como vemos hace años que nos venimos ocupando de este tema tan importante como es la hidratación del deportista durante el desarrollo del partido, junto al horario de comienzo del mismo. Todo organismo expuesto a altas temperaturas durante la exigencia física en el desarrollo de un partido de fútbol, tiene la posibilidad de padecer una alteración orgánica que se manifiesta por que el 80% del agua presente en la sangre y que dá al torrente sanguíneo la fluidez necesaria para ser bombeada por la musculatura del corazón a cada instante, se observará disminuída, dada la sudoración aumentada producto del acto deportivo. Junto al componente acuoso se liberan sales de nuestro medio interno y con ello se pierde el equilibrio que permanentemente se genera en el interior del organismo, con respecto a la exposición al medio ambiente. Luego el corazón encontrará un liquido más viscoso para hacer circular por arterias y venas generando un sobre esfuerzo de sus fibras musculares, al que de por si son sometidas por el esfuerzo físico del deporte. El fútbol profesional genera un estrés competitivo que aumenta por distintos factores, día a día. Ello lo padece el sistema cardiovascular y respiratorio por un aumento de la adrenalina de la glándula suprarrenal dado que su acción es vaso constrictora . Luego las arterias disminuyen su luz generando más presión al transporte del liquido elemento. El jugador pierde de acuerdo a la intensidad del entrenamiento diario, desde 800 gramos a 1 kilo de peso debido a su transpiración . En cambio durante el partido considerado de 60 minutos de trabajo efectivo sin pausa y tomando en cuenta su ubicación en el campo de juego, de 2 a 3 kilos según cada organismo. La piel padece dado que se agota la acción de las glándulas sudoríparas que tratan de mantener fresca la piel, frente al calor y humedad que ofrece el medio ambiente. Todo esto incrementado desde aquella fecha del 19 de marzo del 1996 hasta nuestros días pues actualmente el esfuerzo físico y sus cargas son superiores. Frente a este resumen de la fisiología del ejercicio y del cual existen extensos tratados médicos presentados, fue como preservamos la salud cardio respiratoria de nuestros jugadores Elevamos nuestra inquietud en aquel momento por la aplicación de un plan de hidratación in situ, durante breves minutos en el primer y segundo tiempo. Felizmente fue aprobado y es el mecanismo que se realiza en nuestros días. En cuanto al horario de los partidos está demostrado que no alcanza a disminuir un grado de temperatura por hora y fundamentalmente la humedad no declina por horas. Sin embargo aceptábamos originalmente jugar con temperaturas no mayores a los 28 grados junto a la suspensión de los partidos preliminares.
NEUROCIENCIA EN EL FUTBOL: Maduración y aprendizaje motor Se pueden distinguir desde un punto de vista filogenético y funcional tres zonas en el cerebro: Neocortex, Arquicortex y Paleocortex. El neocortex ó corteza cerebral es la zona de aparición más tardía y en ella tienen lugar los fenómenos de aprendizaje, juicio, raciocinio y la modulación de movimientos, entre otros. El niño al principio se nutre de datos y conceptos que le llegan de sus mayores y de todo lo que lo rodea. De allí que mientras el niño se desarrolla, funcionalmente, su corteza utiliza la corteza de sus padres para ponerse en contacto con el mundo que lo rodea. Luego toda esa información que llega al cerebro del niño pasa al subconsciente en forma de hábitos y ocupará las zonas bajas del sistema nervioso ó arqui y paleocortex. Digamos que el niño sin saberlo se encuentra dirigido ,por así decirlo, por la fisonomía de sus padres. El ejemplo para nosotros en fútbol es notorio, en el hábito a pegarle con una determinada pierna a la pelota. Con motivo de un Campeonato Infantil de Fútbol en los años 70 y siendo yo médico de la AFA, fueron atendidos en dichos consultorios 68 % de niños unidiestros derechos. Luego consultados sus padres, en la generalidad de los casos hubo una dirección de ellos en cuanto a la manera de perfilarse frente al balón. El desarrollo neurológico en cualquier niño será el siguiente: En su faz de conocimiento del objeto balón que se le viene encima, al ser ofrecido por el adulto que lo rodea, llámese padre, puede estirar cualquiera de sus dos piernas para contactarla. En cuanto percibe que dicho objeto no le hace daño y observa que su padre lo hace con determinada pierna, acaba de sumar dos conceptos. Uno personal y otro de imitación. Ambos quedan grabados en su corteza. A partir de allí en su lóbulo parietal izquierdo realiza la percepción primaria y en la próxima situación identifica al objeto, recuerda la experiencia anterior y sabe que es para pegarle con su pierna ó pié poniendo en marcha la formación del arco reflejo o PRAXIA. Será entonces la definición de PRAXIA, “ como la realización correcta de los movimientos con un fin determinado” Para realizar dicho movimiento de la pulsión de un balón y colocarlo como ejemplo útil, será necesario tener idea del mismo y detectar que segmentos del cuerpo se pondrán en movimiento para ejecutarlo y crear el arco reflejo como ocurre frecuentemente al subir una escalera. Siempre observamos la altura del primer escalón y luego subiremos sin mirar el resto de la escalera. Hecho este que puede verse alterado si encontráramos en el camino un escalón de distinto nivel al de la información inicial. Las bailarinas en el teatro solo reparan en el primer escalón de la escalera para luego descender observando al público. En el niño jugador observaremos que utiliza su pierna diestra ó siniestra según su aprendizaje, sin pensarlo siquiera en la primera acción, luego si tiene tiempo a dominar el balón y pensar en lo que le puedan haber propuesto en la enseñanza, podrá llevar a cabo dicha acción ó no. Ello ya pasa a formar parte de la maduración y aprendizaje motor por gestos repetidos, durante la semana ó meses. Dicha variedad de perfiles dependen del grado de mielinización de las fibras nerviosas, entendiendo por mielina la cobertura de cada fibra nerviosa. Ese desarrollo se llevará a cabo en los dos primeros años de vida y permitirá coordinar los movimientos del cuerpo . El gateo, por ejemplo en el bebe, será una actividad vital en el desarrollo de la musculatura del tronco vertebral. El niño que por causas varias omita dicha experiencia, perderá un valioso aporte para el desarrollo neuromuscular a futuro, en dicho raquis. Los educadores físicos deben inculcar a los niños a utilizar el miembro opuesto al hábil, desde la realización de ejercicios groseros hasta ir afinando los mismos en detalle. Así serán incorporados al disco rígido del niño en cuestión.
ENSEŃANZA ACTUAL Cuantas idas y venidas para cumplir con algo tan simple como efectivo, como es la tarea de enseñar transmitiendo los conocimientos adquiridos, al alumno dispuesto a abrevar los mismos. Siempre fue así. Por ello la docencia y el alumno. Uno sin el otro no tienen motivo de ser. Claro, si la podemos hacer difícil para que la vamos a hacer fácil. Dentro de las leyes de ese juego estarán los momentos buenos y malos. Aquí donde quizás el aplazo pase a ser un acicate y prepararse para una sana revancha De allí surgirá el insuficiente pero también el sobresaliente. Sin dramatizar. Mi generación vivió entre estrictos bolilleros, “paseos por todo el programa”, y exámenes en marzo. No dañaban nuestra autoestima . Muchos estudiantes, por diversos motivos, han dejado paulatinamente el deseo de lograr lo mejor para ellos. En cambio hay algo que los deslumbra: trascender mediáticamente. Existe un deseo fervoroso de verse en alguna pantalla, aún una selfie. La verdadera ignorancia no es la ausencia de conocimiento sino rehusarse a adquirirlo, decía Kart Popper. Y para Guillermo Jaime Etcheverry, “el ser alumno de cualquier nivel, requiere una disposición a aprender basada precisamente, en el reconocimiento previo de que algo nos falta.” Muchas veces son culpables el padre ó la madre, ó ambos. Han convertido al hijo en un ídolo que no es tal. Es sólo un niño, que debe adquirir conocimientos, respetando y agradeciendo al maestro, por suministrárselos, lo cual es su tarea específica. Sería bueno entender que el maestro no es un rival del alumno y que el padre no puede transformarse en un defensor dentro del área chica, maltratando al docente. El insuficiente debería considerarse un acicate y a través del cual superarse, porque así es la vida. Superación tras caída. Con ello los padres, pasarían a actuar como actuaron los nuestros donde la palabra del maestro valía doble.
VIAJAMOS A RUSIA!!!!……POST PARTO Suma de errores especialmente extra futbolísticos. Marchas y contra marchas de larga data que conviven con algo actual. La grieta periodismo-jugador, dolorosa como toda grieta que por bordes distanciados, son dificultosas de cerrar. Cuando todo pase según Grondona, deberán los a cargo de la Selección y en cada rubro, proveerla con 10 kilos de sensatez. Y olvidar nosotros todos, la creencia instaurada no sé por quien, de que fuimos, somos y seremos los mejores del mundo, dado que del segundo, nadie se acuerda. Todas las mañanas, propongo como lavarse los dientes, releer al filósofo Julián Marías con respecto al argentino típico. Decía: “Casi ningún argentino está donde está, sino delante de si mismo. De allí ejecuta su vida real. El argentino vive de acuerdo no a lo que de hecho es su persona, sino a una figura ideal que de si mismo posee. El argentino típico tiene vocación de ser lo que imagina ser y vive pues entregado a una imagen por el creada, no a la realidad” Entonces agrego humildemente, tuvimos buenos jugadores de fútbol, los tenemos y los tendremos seguramente, la estadística así lo indica. Pero no somos los mejores del mundo ni debemos sentir la obligación de serlo. Ello atenuará sufrimientos ó por lo menos no sumaran a los que la vida nos dará, mientras vivamos.
OSTEONECROSIS DE RODILLA Sabido es por todos en los tiempos que corren, que el correr ,valga la redundancia, y / o la práctica de deporte recreativo ora en carácter de aficionado representando instituciones ó sumado al llevado a cabo como tratamiento anti sedentarismo ó bien formando parte de dietas, ha crecido enormemente en el mundo entero. Por lo pronto, para las articulaciones en todo tipo de deporte fuera de la natación por la que no se reciben impactos, es un desgaste prematuro en el cartílago de los adolescentes y generador de imperfecciones articulares en los adultos . Ello no implica que no se realicen. Sino que se tomen recaudos varios para afrontarlos, como significa la elección de una correcta superficie donde se realizan, pasando por indumentarias deportivas acorde a cada disciplina y por el tan mentado consejo del traumatólogo de la familia y por supuesto, sin descuidar independientemente de nuestros huesos, la importancia del apto cardiológico para no llegar al féretro con las articulaciones intactas. Lo dijo Hunter hace 250 años, “el cartílago ulcerado ó necrosado es algo problemático, una vez destruido no se recupera” Yo agrego humildemente, que cuando se conozca muy bien la genética quizás sepamos en que momento una célula madre normal deja de dar dos hijas normales e iguales y de pronto originar una gran cantidad de células hijas patológicas. En este caso las cartilaginosas. Claro dirá otro, el auto pierde aceite a los cien mil kilómetros. Lejos de dar pasos en el aire quisiera explicar brevemente la patología articular del enunciado. La osteonecrosis de rodilla se observa en ambos sexos pero especialmente en mujeres post 50 años. Y hoy las observo en dichas deportistas en sus distintas disciplinas de impacto o fricción, y claramente, en las que realizan deportes en pisos duros. Claro está que en el deportista joven los cambios cartilaginosos son generados por el alto impacto ó suma de gestos repetidos. Luego en la mujer de los 50 años se suman los cambios degenerativos a los que hacíamos mención anteriormente. Observada la necrosis generalmente en el cóndilo interno del fémur y por ello frecuente en la mujer dado el valgismo de sus rodillas, característica del sexo femenino. Es decir las rótulas se miran entre si, dado el ancho de la pelvis preparada para los embarazos. Ello hará entonces que los fémures pendan de aquella no paralelos entre si, como en los hombres, sino con el leve valgismo mencionado, “pata de catre” dirían en el campo los gauchos exagerados. De allí que el impacto en el piso redundará más en el cóndilo interno y el desgaste será mayor. Aunque habrá también dolor en la interlinea externa dado que disminuye la luz articular contra lateral. El ojo alertado de la experiencia puede detectarlo en radiografías simples. La Resonancia Magnética evaluará la lesión microtraumática del cartílago con micro fracturas ó no, pero generadoras de dolor y tumefacción que impide la marcha normal. Se observa generalmente a la punción, hemartrosis ó liquido sinovial con sangre. Ello hace el diagnóstico casi definitivo. Convive generalmente por todo el mismo cuadro, la lesión del menisco interno macerado en el tiempo. TRATAMIENTO A partir del año 1998 como paso previo a la conducta quirúrgica y con la ilusión de evitarla mediante tratamientos incruentos, hemos realizado aplicaciones intraarticulares de acido hialurónico de 20 miligramos ó bien de Hylano GF 20, con resultados variados. En la generalidad y siempre de acuerdo a la magnitud del deterioro cartilaginoso, obtuvimos efectos exitosos repitiendo dichas aplicaciones anualmente. Nunca fueron realizadas en desejes fémoro- tibiales en valgo ó varo, pues el elemento fricción anulaba prácticamente la acción de los productos mencionados. Al fin con aquellos pacientes que no obteníamos resultados satisfactorios, la conducta quirúrgica fue la implementada y con diversas técnicas a elección de cada cirujano.
TRAUMATISMO DE MUSLO o la famosa paralítica en el fútbol Clásica lesión cerrada y traumática del muslo denominada CONTUSION dado que no es una herida abierta ni puntiforme . La contusión es generada por un objeto romo. En fútbol, para el caso que nos ocupa, el agente agresor es generalmente la rodilla ú objeto romo de un jugador, contra el muslo de un adversario. Para la estadística será a predominio en cara antero- externa del mismo. Un signo característico es la parestesia ó “dormidera” momentanea de la zona agredida, por lo que el jugador la bautizó “paralítica”. El que jugó fútbol sabe de lo que hablo. Dicho traumatismo contuso puede ser agudo y momentáneo en cuanto a dolor y limitación. Luego puede ocurrir, si el impacto fuera de mayor potencia y el agente agresor fuera realizado con el botín del jugador, que se genere un desgarro muscular sangrante dado que además lesionaría la aponeurosis del músculo cuadricipital antedicho. Los vasos sanguíneos comienzan a drenar y dicha sangre avanza por el plano subcutáneo, entre la piel y la fascia aponeurotica del músculo en cuestión. Al principio pasa inadvertida pues el hematoma de la piel impresiona más a la vista en mayor medida y se actúa frente a ella. Al otro día en cambio se observará una verdadera tumefacción blanda que fluctúa y que a la palpación se desplaza debajo de nuestros dedos e indolora por lo general, fuera del dolor del impacto producido. En este caso se ha originado una cavidad que va disecando el plano subcutáneo . Dicha patología ó verdadero signo dado que se ve y palpa es denominada síndrome de Morel-Lavallée. No es tan frecuenten futbol, que se forme dicha bolsa hemática y si lo es en fracturas de pelvis en gente obesa. Para tal ocasión nosotros siempre hemos drenado la seudo cavidad por punción inmediata. Mediante dicha práctica se extrae liquido serohemático en cantidad. A continuación vendaje compresivo con la finalidad de evitar el sangrado y la repetición de dicha colección hemática inter tejidos Paralelamente se trata el desgarro muscular postraumático si hubiera existido con control ecográfico. En caso de repetir la colección hemática en 48 horas drenamos quirúrgicamente y sutura de aponeurosis y piel
OSTEONECROSIS DE CADERA EN EL DEPORTISTA La osteonecrosis de la cabeza femoral la hemos detectado en pocos casos felizmente, en la totalidad de deportistas que realizan su práctica deportiva sobre pisos rígidos y a predominio en el pelotaris. Luego las he visto en maratonistas ,jugadores de vóley y paddle. Dos casos nos llamaron la atención durante la práctica de buceo de muchas horas, dada la embolia gaseosa generada por el nitrógeno de las profundidades, en las vasos sanguíneos. En fútbol profesional no tuvimos osteonecrosis para la estadística En cambio si tratamos tres jugadores entre 35 y 45 años del fútbol amateur. Atribuimos en parte su patología a las superficies semirrígidas y desniveladas sobre las que realizaban su actividad. Siempre en todos los casos las informé como Necrosis Asépticas dado que las considero el paso previo a la osteonecrosis definitiva. La gran variedad de etiologías es lo que caracteriza a este cuadro. Aunque generalmente no tendría gran significación, frente a la limitación y dolor a resolver. El antecedente de una afección asmática de la niñez bajo tratamientos con corticoides por largo tiempo, las embolias gaseosas como dijimos en el buceador y descartando siempre el alcoholismo fueron factores tenidos muy en cuenta. Al fin podemos considerarlas idiopáticas como otras patologías en nuestra especialidad y en este caso, por un déficit vascular localizado, en el casquete de la cabeza femoral vecina a la arteria nutricia central con centellograma positivo, cuando todavía no se hace presente en las placas radiográficas comunes. Generalmente los deportistas realizaban todas sus actividades deportivas hasta llegar a la consulta, presentando síntomas de inguino cruralgias tratadas como pubialgias transitorias. La Resonancia Magnética aclara la situación y muestra el edema óseo con la clásica forma de medialuna en el casquete femoral en necrosis asépticas y con el tiempo la carie osteocondral de la osteonecrosis cuando el paciente concurre luego de varios episodios de dolor y limitación. Lo importante es mejorar la circulación sanguínea de la zona necrosada, antes que se genere el colapso de la cabeza femoral. Desgraciadamente no hay un tratamiento de elite para elegir y además el curso de la evolución es impredecible ,aún post perforaciones óseas descompresivas de la presión intraósea. El reavivar la zona necrosasda por fresado es el símil de “remover la tierra de la maseta para oxigenar la raíz” En todos nuestros pacientes comenzamos con aplicaciones intraarticulares de ácido hialurónico, con bastantes buenos resultados en cuanto al dolor, ejercicios musculares sin apoyo para mejorar el aporte sanguíneo de las circunflejas del muslo ( recordar que el hueso es todo lo que el músculo quiere que sea) y sin apoyo mediante el uso de muletas durante el tratamiento. Tampoco nos dio resultado largas semanas sin apoyo con tratamientos incruentos. En cambio es obligatorio la inmovilidad post fresado. Nunca usamos injerto peróneos .Tres fueron los pelotaris que jugaban de delanteros que recibieron el fresado óseo de la cabeza ,desde la zona subtrocanterea. Se les avisó de la posible artrosis secuelar y la posibilidad del reemplazo protésico en su momento.
GUARDAVALLAS Infrecuentes enfermedades óseas Hemos visto dos enfermedades óseas en el Guardavallas para nosotros infrecuentes, pero dignas de mención pues todo médico de un plantel de futbolistas puede encontrarse con alguna de ellas. Ambas enfermedades están clasificadas dentro de nuestra especialidad, como afecciones vasculares de la porción cartilaginosa de crecimiento ó epífisis de los huesos, descriptas por ello, como EPIFISITIS ú OSTEOCONDROSIS . En nuestra estadística las hemos encontrado en CODO y CADERA pero también las hemos visto y tratado en el hueso Escafoides del Tarso y en los segundos Metatarsianos. Para este informe sólo haremos mención de las dos primeras, dado que nos estamos refiriendo a Guardavallas y las dos últimas mencionadas, ocurrieron en jugadores de campo. Tampoco nos ocuparemos de la Enfermedad de Osgood- Schlatter en rodilla a pesar de ser la más frecuente de todas, pues de acuerdo con otros colegas, no las debemos considerar dentro de las Epifisitis ú Osteocondrosis . El Schlatter de tibia, si bien es una afección cartilaginosa , fue considerada siempre como secuelar a microtraumatismos y no a déficit circulatorios de los cartílagos de crecimiento. Hecha la aclaración describiré la enfermedad del codo en dos guardavallas . En ambos casos con edades de 20 y 22 años respectivamente presentaron dolor, tumefacción y limitación de codos derechos, lo que impedía el trabajo diario de las prácticas dada la repetición de los gestos repetidos en el trabajo con pelota. Todo aquel que jugó sabe a lo que me estoy refiriendo. Ambos mediante tratamientos médico-kinesiológicos podían jugar. Pero los entrenamientos resultaban dolorosos. Ambos presentaban en la Resonancia Magnética Osteonecrosis del cóndilo humeral Los dos tuvieron que ser asistidos quirúrgicamente. Al guardavallas de 22 años le realizamos tratamiento incruento mediante infiltraciones con acido hialurónico .A las tres semanas si bien disminuía el dolor no aumentaba la movilidad de la flexoextensión De allí que decidimos la conducta quirúrgica mediante perforaciones con mecha fina y con técnica de Pridie. Inmovilización con yeso por 21 días. A continuación rehabilitación fisio kinésica y reapareció a los 95 días indoloro y con movilidad respetada, especialmente en las caídas con apoyo de manos. Al segundo guardavallas de 20 años y dado que observamos en Tomografía Compuada 3D imagen de cuerpo óseo tipo “rata articular” en fosita coronoidea de húmero, realizamos resección de la misma y nivelación de la superficie anfractuosa del cóndilo humeral del cual se había producido el desprendimiento epifisiario. También inmovilizamos con vendaje enyesado por 21 días y la rehabilitación fisiokinésica fue más rápida . Comenzó tareas de campo a los 70 días. En cuanto a las OSTEOCONDROSIS Ó EPIFISITIS DE CADERA ó Enfermedad de Legg Calvé Perthes son en la niñez más frecuentes que las de codo a predominancia en niños de 7 a 10 años. Un solo caso tuve que tratar en fútbol, pero ya en una cadera adulta. Es decir deberíamos considerarla secuela de Perthes, dado que recibo al jugador que la padecía, jugando profesionalmente é independientemente de la enfermedad, con gran éxito en su posición de guardavallas. Infrecuente desde ya todo ello, aún para la bibliografía extranjera. No conocí ni tuve referencia de un jugador profesional que se haya desempeñado tanto tiempo en el deporte de alta competición con una secuela de enfermedad de Perthes. Dicho profesional presentaba en el año 1970 en su cadera derecha, la imagen de un grado I en la clasificación de Catterall en la cabeza del fémur, con afectación de menos de la mitad de la cabeza de fémur Nunca en su niñez realizó tratamiento alguno y sólo se dedicó a jugar pues su única sintomatología era ligera limitación de las rotaciones externas la que fue incrementada con el tiempo al decir del jugador. El signo característico fue la “renguera” que le permitía jugar y vivir de su profesión exitosa por cierto. En aquellos años 70/71 previo a los partidos los días domingo, se le realizaba artrocentesis de cadera con anestésico en jalea intraarticular, para que jugara sin dolor y mayor flexión del muslo sobre la pelvis. A los 50 años se le realizó RTC sin cementar.
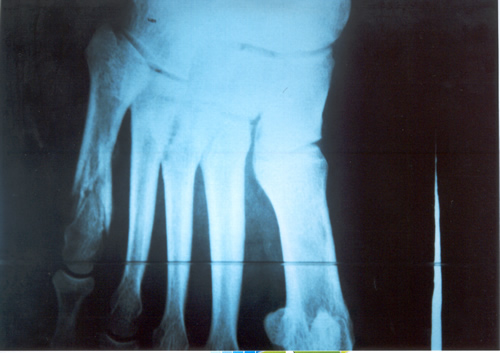
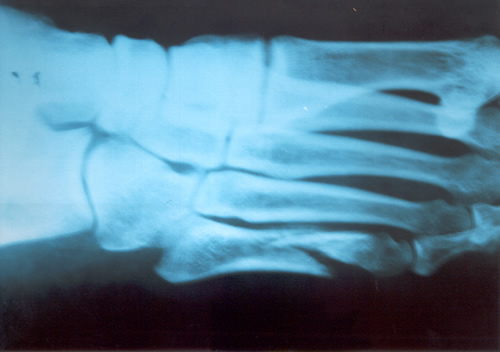
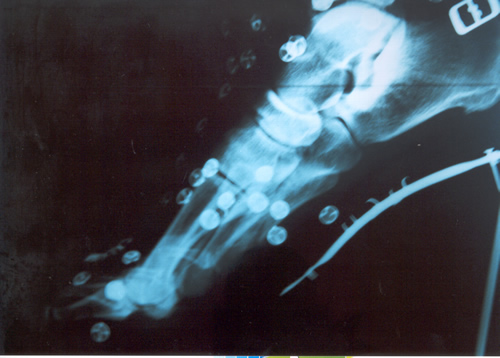
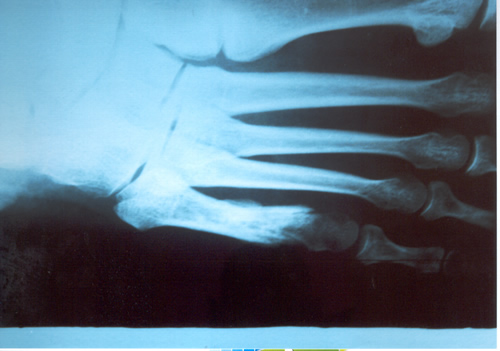
FRACTURA DEL QUINTO METATARSIANO Generalmente la informamos como fractura de la cola del quinto metatarsiano, porque allí es el lugar de mayor frecuencia, especialmente en el deportista saltador. En nuestro estudio estadístico y para el libro de Traumatología en el Futbol ( edición 2005 Ed Akadia,) observamos que la mayor cantidad de estas fracturas, fueron padecidas por los defensores centrales , atribuible esto al mecanismo de acción en el salto en ambas áreas, correspondiente a la función de dicho jugador. El caer, frecuentemente se genera una torsión en supinación en el momento de apoyar con la cara externa del pié, ora en terrenos desiguales ó bien con pérdida de la estabilidad en el aire, debido a la fricción con el contrincante. Dicha caída desarticulada produce un esguince de antepié, con impacto sobre la cola del quinto y fractura secuelar. Puede escucharse ruido con dolor puntual, por lo que el jugador abandona el campo de juego. En la generalidad de los casos, con una inmovilidad adecuada sin cargar el peso del cuerpo por 45 días suele consolidar la fractura. Depende del trazo de la fractura y en que lugar está ubicada en el hueso Dicho metarsiano presenta una irrigación sanguínea deficiente y es quizás la causa importante que impide consolidaciones seguras y en poco tiempo. Aún mas, si ocurre en un pié cavo varo, es decir en un pié con mucho arco interno distinto ú opuesto al apoyo anatómico del pié plano. Este es el jugador que padece esguinces a repetición de tobillo por exceso de arco del pié. Si la fractura se ubica en el tercio medio de la diáfisis del hueso , ya no en la cola del quinto, el tratamiento incruento generalmente es exitoso. En nuestro caso y para esta patología nos estamos ocupando sólo de la cola del quinto. Sin embargo, puede ocurrir que luego de la inmovilización sin apoyo del pié lesionado, y que el informe de las imágenes radiográficas y tomográficas, no demuestren un callo aceptable para el comienzo de la rehabilitación kinesiológica, está la posibilidad de la resolución quirúrgica. También ésta, presenta dos alternativas. O bien disconforme con la imagen que arrojan los estudios se indica osteosíntesis de aquella mediante un tornillo ó bien si intentan con rehabilitación kinesiológica post inmovilización, recuperarlo a pesar de un callo endeble, puede ocurrir que no se logre lo deseado. En este caso, si el jugador en varios intentos de probar en el campo de juego siente dolores o se genera dolor parecido al inicial luego de caídas repetidas, estaremos en presencia de un déficit de consolidación por retardo de la misma ó peor aún, seudoartrosis ó falsa articulación ó movimiento indeseable en el foco de la fractura que impide la total recomposición de la misma. En este estadío es cuando no cabe duda que la indicación es la operación . Personalmente nosotros hemos realizado osteosíntesis con tornillo junto a injerto óseo en el lugar lesionado que es extraído de la cresta ilíaca de la pelvis. Elemento óseo éste con gran irrigación sanguínea que viene a alimentar el déficit del hueso metatarsiano. Siempre utilizamos inmovilización enyesada por 45 días. Habrá quien utilice ortesis y ello depende la casuística de cada cirujano. Pero esto ya es tema para otro artículo.
HOMBRO RIGIDO EN EL DEPORTE Hemos observado en 10 deportistas post 50 años, de los cuales 4 fueron mujeres del vóley , 3 tenistas masculinos y 3 mujeres del Cesto Ball, los que iniciaron consultas por presentar Periartritis de Hombro con distintos grados de limitación y dolor. Sólo que dos mujeres tuvieron como secuela hombros rígidos y de allí el trabajo en cuestión. En 1896 Duplay nos habló por primera vez de Periartritis de Hombro denominación que englobaba distintos tipos de limitaciones acompañadas de dolor. Luego supimos también que depósitos de calcio en la bolsa subacromial generaba limitación y dolor lancinante nocturno especialmente. También Codman demostraba que la limitación se desarrollaba en fibras degeneradas del tendón supraespinoso por fricción, en cada abducción del brazo y a través de la suma de gestos repetidos. En nuestra experiencia personal hemos observado esta patología del hombro en sujetos de más de 50 años. Las dos mujeres que desencadenaron hombros rígidos, una estaba en tratamiento cardiológico y la otra insulina dependiente. Todos manifestaron el dolor en la noche y se localizaba en cara anteroexterna del hombro-brazo Con el correr del tiempo la consulta la origina, la posición del hombro en rotación interna pues la rotación externa se tornaba dolorosa y limitaba su separación del cuerpo. Para nosotros el agente causal del hombro rígido, es la inactividad muscular en estos casos por dolor. El factor secundario sería la tenosinovitis bicipital . Para nosotros la más común dado que los 10 deportistas la padecieron en distintos grados. Nuestra conclusión fue que la inactividad por dolor produjo hipotrofia y rémora circulatoria con estasis venoso y linfático. Por el contrario al reiniciar la actividad aún con dolor mejoraban y especialmente disminuía notoriamente el dolor nocturno. Nunca los pusimos en reposo con férulas colgantes, para evitar el depósito del exudado fibrinoso generado por la rémora en los pliegues de la cápsula, dado que la característica de ésta es su laxitud. Dichos pliegues forman adherencias que limitan el movimiento. En otras periartritis de hombro, observadas en sujetos jóvenes estudiados paralelamente al grupo de 10, evaluamos guardavallas de edad promedio 30 a 35 años. Estos, por el hecho de contar con una excelente circulación sanguínea, la inactividad post lesión, no generó periartritis notorias y fueron de rápida resolución. TRATAMIENTO Siempre el tratamiento fue de comienzo incruento utilizando ejercicios específicos, mañana tarde y noche de 10 minutos cada turno con gran resultado. De las dos mujeres con hombros rígidos una mejoró casi totalmente en cuanto al dolor ,con la extracción quirúrgica del material calcico subacromial.. En cambio la paciente insulina dependiente cedió la limitación dolorosa, con los ejercicios activos y aplicaciones de radioterapia a dosis antiinflamatorias. Sin embargo estas dos últimas presentaron disminución en el rango del movimiento, para lograr la total rotación externa, hecho que no les impidió realizar tareas comunes de todos los días. NUNCA se realizó MANIPULACIONES PASIVAS dado que generan adherencias en contra de una real rehabilitación. Aprendimos a condenar las manipulaciones pasivas con nuestros jefes discípulos de Enrique y Ricardo Finochietto.
ESPONDILOLISTESIS LUMBAR EN LA DANZA Desde 1854 es que podemos decir lo que significa esta afección y que puede enfocarse generalmente, como secuela de una espondilolisis ó diastasis cartilaginosa, en la mayoría de los casos observadas radiográficamente, en posición lateral y / ú oblicua de la columna lumbar. La etimología de la palabra deriva del griego “spondylos” ó vertebra para nosotros y de “olisthenein” que significa deslizamiento. Conclusión es exactamente ello. El deslizamiento de una vertebra con respecto a otra en un segmento determinado de la columna. En este caso la lumbar. En nuestra estadística de lesiones en la Danza y/o deporte y que felizmente no es amplia, hemos encontrado dicho “deslizamiento” con mayor frecuencia entre la quinta vertebra lumbar y la primera sacra en un 75% de los casos y con predominio en mujeres. En toda bibliografía de Ortopedia estuvo siempre muy bien descripta y no deseo abundar en detalles técnicos. Sólo mencionarla, pues en la bailarina ó el deportista, según síntomas y signos, puede ocasionar el temor de enfrentar la posibilidad del abandono de su actividad. Dejo en claro que para nosotros nunca fue así, dado que en el orden de frecuencias dichas Espondilolistesis eran del tipo I y II. Dicha denominación I o II significa el grado de desplazamiento de la vertebra lumbar quinta con respecto a la primera sacra. Pasando en limpio, el desplazamiento puede ser de grado I con un 25% de desplazamiento de una sobre la otra; grado II con un 50% de desplazamiento y grados III ó IV con desplazamientos mayores y aún con una imagen vertical de la quinta vertebra, casi volcada ó rodada hacia el interior de la cintura pelviana según la clasificación de Newman. Observada la bailarina durante una revisación meticulosa, más exámenes por imagen especialmente radiográficos, para luego ser completados con resonancias y centellogramas, la joven presenta una postura escoliótica suave, a la que se debe corroborar mediante espinogramas. En posición de pié al someterla a la posición de “souplesse atrás” genera dolor dado que la espondilolistesis tracciona del disco ó estructura cartilaginosa interpuesta entre vertebras, con más intensidad. Ello con la misma frecuencia, lo hemos observado en jóvenes gimnastas y en fútbol en la posición del guardavallas. Este último desde su adolescencia arquea en máxima extensión su columna, en cada salto y elevación en busca de la pelota que viene por el aire. Me sabrán entender los que la padecieron. Quizás este signo indique que el proceso es más adquirido que congénito. Dado que el seguimiento de la bailarina ó el deportista fue a través de los años hasta la maduración definitiva con el cierre de los cartílagos, en todos ellos los que en ningún momento interrumpieron sus actividades físicas, hemos observado que dicho deslizamiento a través del tiempo, no aumentaba y más aún ,el síntoma dolor había desaparecido. Barney Freeman colaborador de Willis Campbell, confirma que no está justificado aconsejar a los niños y adolescentes con espondilolisis y espondilolistesis de bajo grado, que no participen en deportes competitivos. En la teoría cabe la posibilidad de un desplazamiento mayor entre los 9 y 15 años y raramente post 20 años. Repito, que no hemos observado. En nuestra experiencia nunca hemos aconsejado abandonar la práctica de las actividades y sólo desaconsejamos las prácticas llevadas a cabo en pisos rígidos. Llámese baldosa, pavimento ó aún maderas rígidas sin flexibilidad. En dicho caso generaría dolor lumbar de origen discal con ciatalgias molestas para el bailarín. El jugador de fútbol estará exento dado que juega en césped y al jugador de polo controlar cada 3 meses. En un gran porcentaje de los casos en mujeres observamos escoliosis idiopáticas con dismetría de miembros. Hubo que suplementar con el uso de plantillas y realces, fuera de las horas de práctica de ballet. Siempre hemos tratado independientemente la escoliosis idiomática de la listesis. Confirmo que la clave para el diagnóstico definitivo fue realizar una buena imagen radiográfica simple en posición lateral y / ú oblicua de pié. La posición de Ferguson mucho colaboró también.
TENDON DE AQUILES RECIDIVA DE UNA RUPTURA El TENDON DE AQUILES es una estructura fibrosa dado que es la conjunción de miles de fibras de los cuatro músculos de la pantorrilla, sóleo, plantar delgado y dos gemelos. Mediante dichas fibras, se ancla al hueso calcáneo del pié y cumple la misión importante del despegue del piso. Indudablemente la opinión al respecto de todos nuestros colegas, y en nuestra jerga, es que dicho tendón “ no se defiende bien”. Ello ocurre pues su irrigación no es todo lo suficiente para alimentar a sus fibras Luego en el acto quirúrgico, es menester realizar incisiones longitudinales largas para obtener desde el extremo proximal un amplio colgajo de tendón sano. De esta forma alcanzará para rebatir sobre la ruptura y así suturar con puntos de lino ó nylon grueso. Luego se pondrá en reposo la reparación obtenida mediante una bota enyesada y con el pié en equino, durante los primeros 30 días sin apoyo. Siempre ha sido exitosa esta técnica de tendinoplastía a través de los años, con reapariciones en el campo de juego en 5 meses aproximadamente. En lo personal nunca tuve casos fallidos siguiendo esta técnica. Últimamente hay una corriente de opinión que puede haber nacido entre médicos y pacientes en valorar más la estética que la función. Debido a ello, los profesionales actuantes realizan incisiones cortas de 4 ó 5 cmts. Esto puede generar actos quirúrgicos más trabajosos, dado el pequeño campo visual que se le ofrece al cirujano, para llevar a cabo la operación. Atribuyo a ello, la recidiva de la ruptura con la consiguiente reoperación, dado que no fue logrado el anclaje seguro para el máximo esfuerzo. Todo es y será motivo de controversias. Sin embargo prevalecerá siempre, la casuística de cada profesional, éxitos y fracasos . A partir de allí la estadística.
DOPING EN EL FUTBOL: "Cuidados que debe tener en cuenta el jugador por su salud y OBLIGATORIAMENTE para competir" Se considera DOPING a toda sustancia inhalada, ingerida ó inyectada que produce ventaja sobre el adversario. Existen dos grupos de sustancias que actúan sobre el cerebro y sobre el resto del sistema nervioso. De éstas sólo algunas producen una ventaja sobre el adversario y por ello prohibidas en el deporte. Otras además, producen alteraciones en el organismo por lo cual se las prohíbe y combate. DROGAS ESTIMULANTES
DROGAS DEPRESORAS
ACCION DE ESTIMULANTES: Causan euforia. Hacen perder la noción de la fatiga (muy peligroso). Disminuyen el sueño. Aumentan desmedidamente el ritmo cardíaco. Reducen el apetito. Disminuyen el control de su motilidad, pueden correr más pero descontroladamente. Aumentan la agresividad y ocasionan la pérdida del poder de su autocrítica. Dadas las características mencionadas , producen : Hábito y Causales de muerte súbita. Especialmente la Cocaína y sus derivados, tienen acción de corta duración y ocasiona el deseo imperioso de consumir nuevamente dado que luego genera un estado de depresión importante, intranquilidad, hormigueos en la piel y dilatación de pupilas por lo que todo tipo de luz molesta y aparece la necesidad de usar anteojos protectores. ACCION DE DEPRESORES: Especialmente prohibidos en la práctica de Tiro por serenar el pulso. Favorecen el sueño. Quitan dolores viscerales. Caída brusca de la presión arterial. Disminuyen peligrosamente la acción del centro respiratorio. Hábito incontrolable. La Marihuana considerada droga social no produce ventajas en el deporte, por el contrario, los daños tóxicos, se consideran 15 veces más importantes que los observados por el hidrocarburo del papel del cigarrillo, para el pulmón y vías aéreas . Produce intensa sequedad de la mucosa bucal por lo que se busca ingerir líquidos especialmente cervezas. Juntas se potencian y la tranquilidad puede trocar en ansiedad, irritación y violencia.
LO QUE DEBE RECORDAR EL FUTBOLISTA DESDE QUE FIRMA SU PRIMER CONTRATO.
LA MARATON. LA HISTORIA Y EL MITO La historia se forja con la suma de hechos a través de los años y la presencia de testigos ante cada historia. Los testigos, pocos ó muchos serán los encargados y con los medios a su alcance, en forma oral ó escrita, de difundir lo visto y escuchado. Allí nace el hecho histórico, con debido cuidado, pues la evocación en algunos casos agranda la virtud de los protagonistas. Gardel cada día canta mejor. El espacio de tiempo 490 años en la batalla de Maratón antes de Cristo, los más de 200 antes de Cristo en la vida de Julio Cesar, los otros tantos del cruce de los Alpes por Aníbal y tantos otros hechos históricos estudiados por todos de alguna forma, están llenos de detalles imposibles de negar. Lugares recorridos en la actualidad por centenares de turistas, poblaciones de ejércitos con sus ropajes característicos presentes en películas estudiados minuciosamente, en fin, todo creído sin discusión alguna. El espacio de tiempo desde los años 490 antes de Cristo, en la batalla de Maratón, incluyendo el cruce de los Alpes por Aníbal en el 218, los años 100 antes de Cristo en la vida de Julio Cesar, y tantos otros hechos históricos estudiados por todos de alguna forma, están llenos de detalles imposibles de negar. Lugares recorridos en la actualidad por centenares de turistas, poblaciones de ejércitos con sus ropajes característicos presentes en películas estudiados minuciosamente, en fin, todo creído sin discusión alguna. Y así 42 kilómetros desde Maratón a Atenas para enfrentar a los persas con Darío a la cabeza alcanza para calificar a la Maratón prueba atlética actual. Pero el mito dijo, que Filípides soldado griego había muerto al finalizar su carrera de Maratón a Atenas. Y no fue así. Todo el ejército griego realizó dicha travesía y Filípides que era atleta ya en esos años antes de Cristo, fue el encargado de una tarea mucho más exigente. Recorrió 225 kilómetros -atención los del Ultra Maratón de nuestros días- en 48 horas para pedir ayuda a los Espartanos, pues los persas se les venían encima, como pibe al alfajor. No existió muerte post esfuerzo, de allí el mito a través de los años. Y colorín colorado este histórico cuento acabó. Me queda una reflexión. Aún sobrevuelan en el mundo dudas, sobre la veracidad de los hechos de los Apóstoles, del mismo Cristo y su Santísima madre, ocurridos en nuestra era cristiana. Sin embargo, es aceptada íntegramente la historia antes de Cristo como cité anteriormente, hechos creídos y estudiados sin duda alguna, según fuentes de divulgación orales y escritos de la época. La batalla de Maratón fue la primera de las guerras médicas. Dejando en claro que dichas guerras no tienen relación con la medicina sino con los Medas. Pero aprovecho la oportunidad para recordar al mencionar la prueba atlética Maratón que surge de aquel hecho histórico, que los profesionales en el arte del curar deben aconsejar a los aficionados en carreras de fondo, que no deberían embarcarse antes de los 30 años en el esfuerzo de los 42 kilómetros, dado que la resistencia es patrimonio del paso del tiempo.
EL PELIGRO DE LA MUERTE SUBITA Como todos los años para esta época, estamos frente al comienzo de las prácticas de fútbol en las Divisiones Inferiores. Siempre vivimos dichos comienzos, con el deseo ferviente de que la MUERTE SUBITA en nuestros niños jugadores, sólo sea un triste recuerdo y sin su presencia en dichos torneos. La tendencia declinante de la enfermedad cardiovascular en países de un mayor desarrollo, se está logrando con una mayor PREVENCION. Para nosotros y desde FAA es el fútbol, pero padece este flagelo todo tipo de actividad deportiva en distintas disciplinas en el mundo. La muerte súbita es en realidad rara pero trágica dado que se da en la infancia y adolescencia, durante partidos oficiales ó bien en las prácticas deportivas. Kenny y Shapiro han puesto al día las anormalidades congénitas vasculares, generalmente asintomáticas y por ende no diagnosticadas en vida y sólo presentes en las autopsias. Podemos citar las más frecuentes observadas : “ Miocardiopatía Hipertrófica, Malformaciones Congénitas de las Coronarias y la ruptura aortica, formando parte ésta, del síndrome de Marfan y por el cual hace años, fue desafectado para la práctica del básquet un jugador argentino en actividad, cuando se presentó en Francia para continuar su carrera deportiva. Tomamos como referencia a nuestro jugador en carácter de deportista competitivo, dado que ello premia la excelencia de la performance y el triunfo, requiriendo para ello un intenso entrenamiento sistemático, “ que no se suspende por lluvia” ni deseos de “dormir un rato más”. Luego se enrola a dicho deportista en un jugador altamente entrenado considerado muy sano físico y mentalmente. Un verdadero gallito de riña preparado para la adversidad y el rigor, en busca de la tan ansiada escalera a la fama representada semanalmente, por la escalerita del túnel para saltar a la cancha. De allí que la muerte súbita sea inesperada y adquiera características de shock y a la vez trágica. Maron define la muerte súbita como muerte natural por paro cardíaco que ocurre inesperadamente dentro de las 6 horas de un atestiguado estado de salud normal. Y lo toma en una estadística mundial en diversas disciplinas de 1 en 200.000. Conclusiones: En la Argentina unos 2 millones de niños y adolescentes participan anualmente en distintas actividades deportivas. En el fútbol tomando de 4ta a 9na división en torneos de AFA aproximadamente 4500 son los aspirantes. De no existir causas como las anteriormente mencionadas y posibles desencadenantes de MS desgraciadamente exámenes de rutina y exámenes complementarios no logran identificar al deportista en riesgo. Son verdaderamente silenciosas y aquí es donde se agiganta el concepto de nuestra fecha de vencimiento, determinada por Dios indudablemente. Las pruebas físico médicas deben ser respetadas celosamente cada año, para que el margen de error pueda ser reducido a su máxima expresión. De allí que las Instituciones deban proveer a sus cuerpos médicos los medios suficientes para realizar todas las pruebas deseadas según hábitos, exigencias y costumbres de cada niño, sin escatimar esfuerzos para llevarlas a cabo.
LESIONES EN LA CABEZA O TRAUMATISMOS DE CRANEO EN EL FUTBOL “Lesiones eran las de antes” decía un gaucho. Pero indudablemente en el caso que nos ocupa, antes ó sea año 2000 hacia atrás, no tratábamos traumatismos de cráneo en los campos de juego, producto de un choque de cabezas durante el partido. Diría que tengo memoria personal de una en 1981 cancha de Boca entre Sacardi jugador de Ferro y Ruggieri jugador local. Ambos terminaron el encuentro con sus cabezas vendadas, tan común ahora pero infrecuente en aquellos tiempos. Tal es así, que en nuestros maletines del verde césped, no aparecían elementos para tal fin. Cosa que ahora es lo primero que ingresan los profesionales a cargo de equipos. Patrimonio del ritmo vertiginoso actual, infinidad de traumatismos de cabeza y cara se observan como algo normal, en cada fecha del fútbol profesional . Como la estadística va detrás de ello, aparecen comparativamente dichas patologías traumáticas , en otras actividades deportivas. Luego, el que primero aparece es el box y todas las secuelas postraumáticas. En esta actividad generalmente son producto de la suma de lesiones microtraumáticas durante la carrera deportiva. Llámese hematomas subdurales con trastornos del equilibrio y de la palabra hablada, fractura de tabique, fractura del maxilar y del arco cigomático del pómulo, oreja “arrepollada” por hematomas subdermicos a repetición y heridas del arco superciliar ó cejas. Casi pisándole los talones aparece el rugby con lesiones cada vez más parecidas al box en cara y cuello. Estas últimas muy graves. Se acuerdan, que las tiras de comics en diarios y revistas, presentaban al personaje golpeado con pajaritos volando en circulo por encima de su cabeza? Pues bien esa es la sensación del traumatizado en la ocasión. Pérdidas momentáneas de conciencia en el campo de juego nos han hecho preguntar tradicionalmente, “como vá el partido? “ en que equipo jugás ?” Según la respuesta, el jugador continua ó sale del equipo para su atención inmediata . Salvo el boxeador al que luego de su tercer derrota consecutiva por “knock out”, se le retiene la libreta sanitaria y no pelea hasta su total compostura neurológica, en el resto de las actividades deportivas, el jugador vuelve a las canchas cuando tiene el alta médica. Durante mi docencia en la Cátedra de Medicina del Deporte en el Círculo de Periodismo Deportivo, cuando invitábamos al Prof. en box Raúl Landini, éste se quejaba, dado que los neurólogos también invitados, describían la gravedad del traumatismo de cráneo casi espectacularmente, dadas las imágenes fílmicas presentadas. Don Raúl Landini un verdadero esgrimista del boxeo tipo Nicolino para comparar, se quejaba por la demonización de la actividad. Sin embargo y muchos años después en las ligas de fútbol americano en EEUU, los neurólogos y neurocirujanos no sólo demonizan la actividad antedicha, sino que auguran lesiones cerebrales crónicas del encéfalo que podrían terminar en actos de suicidio y crimen. No hace mucho me consultaron por si los “choques” de cabezas, ó la suma de impactos del balón en el cabeceador a través de los años, podrían generar una patología neurológica tan frecuente de los 40 años, como es la esclerosis lateral amiotrófica, ELA. No lo pude asegurar, pues no tengo estadísticas ni las hay en nuestro país que yo conozca. Con ello quiero decir que la ciencia empezó a rastrear. Los científicos y los jueces darán su veredicto, dado que sospecho que la mecha de los juicios está encendida.
LESION DEL LIGAMENTO INTERNO DE RODILLA Los ligamentos laterales de la rodilla son dos. Uno ocupa la cara externa y el otro la cara interna ó medial. Para los legos es el que mira a la rodilla opuesta. El ligamento lateral interno ó medial, para distinguirlo del ligamento lateral externo, tiene forma aplanada y en forma de cinta. Pasa a modo de puente por encima de la articulación de la rodilla y se adhiere por arriba al cóndilo del fémur. Desde ese punto se dirige hacia abajo y adelante para insertarse en la cara interna de la tibia. Se ensancha de arriba hacia abajo , por ello es más frecuente la lesión de su inserción proximal ó femoral y esto ocurre cuando al jugador le desplazan la punta del pié hacia fuera en la disputa de “una pelota dividida”. En este caso podemos decir que estamos en presencia de una lesión parcial, la cual no requiere cirugía reparadora. A medida que el ligamento interno va descendiendo hacia su inserción tibial, toma más cuerpo y anatómicamente adquiere aspecto triangular.. Alcanza su máximo diámetro al pasar por encima del menisco interno y su longitud total alcanza los 9 ó 10 centímetros, desde el extremo femoral al tibial. Está cubierto por la aponeurosis femoral y la piel, de allí que es fácil palparlo. Luego con maniobras conocidas como “el bostezo” articular se realiza la semiología en consultorio y la resonancia magnética corroborará el diagnóstico. Si la lesión en lugar de afectar sus extremos ocurriera en su parte media ó sea a nivel de la articulación propiamente dicha, genera una lesión más importante dado que en dicho lugar, se adhiere al menisco interno. Generalmente convive con lesión de dicho cartílago semilunar y allí la conducta será quirúrgica. Estadísticamente la lesión predomina en el extremo proximal ó femoral. Con una infiltración analgésica en el punto del dolor, reposo articular con la rodilla en extensión y a continuación tratamiento fisiokinésico, los tiempos para reaparecer se considera en 4 semanas. En este caso debemos contar con la colaboración del paciente, pues durante un tiempo cuando impacte al balón con la cara interna del pié, puede sentir un punto doloroso leve que cede rápidamente y que no agrava la lesión curada. A esta curación se la corrobora mediante un seguimiento a través de resonancias y ecografías, pero habrá que concienciar al enfermo para que juegue con fe y condiciones físicas intactas. Como secuela infrecuente, puede mostrar el jugador y con los meses, algún dolor especialmente palpable sobre la inserción del ligamento, en el cóndilo femoral. Radiográficamente se observará en ese caso una imagen calcificada, del tamaño de una lenteja. El nombre de dicha afección es Stieda Pellegrini y carece de gravedad, Solo es dolorosa a la palpación. Usan frecuentemente fajas rotulianas para la práctica deportiva.
RUPTURAS DEL TENDON DE AQUILES En el 80% de los casos se producen luego de tendinitis rebeldes a tratamientos comunes en el juego del fútbol profesional. Antiguamente fueron patrimonio de los pelotaris y en especial del que jugaba de delantero. Entre los 25 y 30 años de edad es la época de la vida deportiva donde surge dicha lesión. Dicha lesión aguda y dolorosa presenta un síntoma claro, dado que el que la padece dice haber sentido “el piedrazo desde atrás”. La lesión se ubica a una distancia de 3 centímetros del talón propiamente dicho ó tuberosidad del hueso calcáneo. Desinflamada la zona, el ojo avezado la puede observar a simple vista ó palpar el corte. Puede ser parcial ó total predominando la lesión parcial en la estadística. Generalmente el paciente padecía tendinitis del Aquiles a repetición. Ello no significa que todas las tendinitis terminen en rupturas. Es un dato a tener en cuenta como también lo postural del deportista, pues pies planos ó dismetrías corporales como un miembro inferior más corto, son generadoras de tendinopatías Aquilianas. La causa predisponerte es la suma de gestos repetidos en miles de piques ó ejercicios de reacción. Las observamos en delanteros y en defensores centrales, dado el impulso que realizan estos últimos al saltar a cabecear en ambas áreas del campo El diagnóstico se realiza por lo que sintió el jugador en el campo, por la imposibilidad de llevar la punta del pié a la flexión dorsal, por la limitación a subirse a la punta de pié, y finalmente por el diagnóstico por imagen que ofrece la resonancia magnética. Siempre el tratamiento es quirúrgico y la rehabilitación demandará 4 meses y la puesta en el campo de juego a los seis meses aproximadamente. Finalmente el tratamiento será exitoso.
LAS INFILTRACIONES EN EL DEPORTE Formando parte de las distintas terapéuticas locales en articulaciones , músculos y ligamentos, las infiltraciones medicamentosas han sido y lo son un recurso importante en aras de obtención de mejorías y curaciones, en patologías traumatológicas producto del deporte de alta competición. Luego como con cualquier otro tratamiento, deberá imperar el criterio médico de cómo, cuando y cuanto, regla de oro en nuestra actividad diaria. Los medicamentos más comunes dentro de los antiinflamatorios y que se aplican localmente ante una lesión aguda ó crónica, son la conjunción de corticoides y anestésicos. Productos aprobados y probados en el mundo entero. La patología del aparato locomotor cuenta con esta posibilidad, debido a los alentadores resultados a través de los años. Sin embargo, el método ofrece riesgos que no desconocemos y uno de ellos es que se convierta en hábito de uso, además de la contraindicación que generaría la hipertensión arterial, la diabetes ó la enfermedad gástrica. Dichas patologías son consideradas por el médico tratante y a través de la historia clínica del paciente, surge ó no la aplicación corticoidea. Nuestra experiencia de 47años tratando lesiones del deporte indica que el uso de este procedimiento, nos ha brindado muchos más halagos que penas. Las atlopatías no son otra cosa que el riesgo profesional al que están sometidos los futbolistas ó cualquier otro deportista de disciplinas de alta competición. Riesgo profesional que también lo tiene el bailarín, el piloto de avión ó el cirujano con respecto al estrés quirúrgico, como tantos otros riesgos profesionales. En el mundo actual de la vida en velocidad, reintegrar una lesión para “ayer” es una posibilidad cierta que ofrece la infiltración con corticoides. Negar esto es como negar la acción de la computadora. Simplemente que el paciente elegido para tal tratamiento no debe padecer patologías como algunas de la anteriormente mencionadas y que el médico cumpla con el sagrado como, cuanto y cuando. No olvidar que dicho profesional lleva un historial del jugador del que surge la cantidad de aplicaciones durante el año deportivo. El jugador debe ser cómplice del médico en el deseo de recibir la infiltración dado que la mente del mismo que se sabe en déficit físico, puede generar más trastorno que éxito. Por último son escasísimos los casos con deterioros articulares proporcionalmente con la población de deportistas de elite en el mundo, que recibieron como tratamiento de alternativa, una infiltración con corticoides en manos expertas.
FISIOLOGIA DEL EJERCICO. Variaciones en el deporte de alta competencia a través de los años Debemos dejar en claro que actualmente para el deportista, existen pruebas que no necesariamente las determina un médico. Un licenciado en física ó química ó bien un antropólogo junto a un prof. de educación física, pueden aportar grandes mejorías en el aspecto físico del joven atleta. Específicamente queda en el área médica, el arte de curar. Área sobre la que no avanzan aquellos. Por ello el progreso técnico de los últimos años es el tremendo éxito interdisciplinario. Ejemplo claro la neurociencia, en el trabajo diario del deportista. El conocimiento teórico ahora, ha dado paso al conocimiento dinámico, basado en experimentaciones en humanos con registros de todo tipo durante una performance deportiva. Esto último no debe confundirse con la mera determinación de una marca ó un record, aunque el eslabón final sea el logro del éxito deportivo. De los segundos nadie se acuerda. En el máximo de las simplificaciones, cuando el trabajo es breve, el resultado depende casi exclusivamente de pocos grupos musculares. Cuando el ejercicio se prolonga más de dos minutos lo importante es el ajuste de variantes cardiorrespiratorias con el intercambio del oxígeno y el anhídrido carbónico. Cuando la actividad física es compleja, dada la realización de distintos movimientos, como es jugar fútbol, será difícil obtener un número mágico con sólo sumar exámenes. Debe buscarse algo real y modesto. Por ejemplo revisar exhaustivamente los factores que favorecen y los que limitan la performance ó desempeño. Es aceptado que el fútbol profesional obtuvo progresos enormes fisiológicamente hablando, en los últimos 25 años. Fundamentalmente influye en ello el menor peso corporal de los individuos dotándolos de mayor fuerza, de mayor velocidad y mayor destreza. Sabido es que estas dos últimas cualidades nacen con el jugador y aquellas que no las poseen deberán esforzarse para mejorarlas mediante distintas técnicas de trabajo especifico. En atletismo, si se compara el record olímpico de 1948 con el actual, al anterior recordman en 5000 metros, le faltaría una vuelta de pista cuando el actual campeón está terminando la carrera. Hoy el futbolista debe procurar junto con otras valencias, saltar más alto, correr más rápido y fatigarse más tarde. Todo ello debe hacerlo en los 90 minutos del encuentro. Las leyes de la fisiología humana son rígidas y no pueden transgredirse impunemente. Si un futbolista tiene insuficiente potencia anaeróbica o deuda de oxígeno, su capacidad para realizar ejercicios de reacción (piques) estará restringida a un escaso número y éste limitará su correcto accionar durante el encuentro, aunque haya ingerido anfetaminas. Esta falta grave para la ley del doping, además impediría registrar la fatiga que existe igualmente y ese bajón de la última parte del partido, será más dramático adjunto a lesiones musculares de los músculos voluntarios, tanto como los involuntarios representados por los de las fibras cardíacas. El fútbol es una actividad que involucra fuerza, resistencia, flexibilidad y destreza todo dinámicamente, de un jugador en relación con un balón y otro sujeto que lo enfrenta, en una superficie aproximada a 7000 metros cuadrados y durante 90 minutos. El músculo es un esclavo de la mente. Por más que lluevan órdenes y exigencias, si el esclavo es incapaz de cumplirlas de nada servirá que dichas órdenes sean correctas y adecuadas. En otras palabras esta imagen es para mi entender, la causa específica de las lesiones a repetición en nuestros días, de los ligamentos cruzados de rodilla, por poner un ejemplo diario. La mente emite cada vez más órdenes desordenadas debido a la velocidad con que se juega. El esclavo, en este caso, músculo y articulación no pueden cumplirle al amo. De allí la lesión por impotencia funcional. Por último el factor edad existe. Sabido es, que más fructífero es educar que reeducar. El que comienza de joven tendrá mejor basamento físico. Algunos creen que el que madruga……, encontrará todo cerrado.
TRAUMATISMOS MUSCULARES CON SÍNDROME AGUDO COMPARTIMENTAL (Del Libro Traumatología en el Fútbol, 2da Edición, ańo 2005 Edit. Akadia, pag.168) Estos son los que más proliferan debido al intenso ritmo que adquirieron los partidos de fútbol en la actualidad. La fricción en la disputa del balón es casi permanente y causa fundamental del Síndrome Compartimental, por la que se impuso el uso obligatorio de canilleras protectoras desde el mundial de 1990 en Italia. Es sabido que los músculos están contenidos en celdas aponeuróticas poco flexibles, con lo que cualquier agente traumático directo, puede generar un derrame hemático que ocupa un lugar inextensible. Ello ocasiona compresión de los elementos nobles que componen dicha zona agredida. El peor de los pronósticos es la isquemia arteriolar. Luego la persistencia de ella por más de 12 horas acarrea necrosis muscular infortunada. Hemos visto en dos ocasiones y en arqueros, hematomas del músculo psoas a nivel lumbar por impacto con la rodilla del delantero en un salto. Uno de ellos presentó una paresia del nervio crural por lo que se drenó quirúrgicamente y logró su rehabilitación al cabo de tres meses. Tuvimos cuatro delanteros con traumatismos directos sobre la zona de músculos gemelos Los que produjeron compresión de pequeños vasos con estasis y edema doloroso y un quinto jugador con traumatismo del tercio medio del cuádriceps en cara externa. Ello ocasionó un derrame denominado de Morel Lavallee. Tiene dicho contenido de sangre encapsulado, la característica de ser a la palpación una masa blanda “en oleaje”. Esta característica al ser extracompartimental, tiene el mejor pronóstico dado que por simple punción se drena totalmente sin signos de compresión compartimental Sin embargo también ocurren estos episodios de cuidado, sin agente traumático directo y lo ocasiona un trabajo muscular repetido intenso como generalmente observamos en pretemporadas. Allí el ejercicio intenso hipertrofia la masa muscular de tal forma que puede verse comprimida, dentro de sus “envases aponeuróticos” y ello ocasionar el síndrome que nos ocupa. El ejemplo típico se ha dado en cara posterior de pierna dado que una estructura muscular superficial llamada sóleo, en su borde superior ó anillo del sóleo configura una celda fibrosa y comprime así a los músculos flexores y tibial posterior que pasan por debajo, contra el plano óseo de la tibia. Fueron dos delanteros y dos marcadores laterales los que padecieron parestesia de los músculos del tobillo y dedos, con dolor importante al movilizar el miembro buscando distender dicha región. Nunca medimos la presión intracelda pero en dos casos realizamos fasciotomía quirúrgica para evitar daños mayores. En los casos restantes y que no presentaron derrames, las lesiones evolucionaron con intenso dolor a la palpación en el sector de la inserción proximal del sóleo y el tratamiento incruento, se llevó a cabo con infiltración corticoidea anestésica , reposo absoluto y relajantes musculares vía oral más fisioterapia de apoyo.
DOLOR DE CADERA ANTERIOR Así como dicho término, puede significar diversas patologías, también diversas son las causas que generan el dolor y limitación de la cadera. El dolor lo refiere el deportista en la cara anterior de la cadera. Sin embargo en el curso de la entrevista puede referir dolores irradiados al tercio superior del muslo y pubis. En un deportista que realiza movimientos a repetición en distintas articulaciones, debemos ir descartando durante el examen físico, los trazos gruesos de los finos en el relato del dolor y su aparición. De todas las causas de dolor inguinal me dedicaré a la lesión del LABRUM. Anatómicamente hablando, el labrum es una formación fibrocartilaginosa del acetábulo de la cadera. En su borde libre, contacta con la cabeza del fémur aumentando la superficie articular de dicha cabeza femoral con el acetábulo, mejorando de esta forma, la concavidad de dicho acetábulo para darle mayor albergue a la cabeza del fémur y absorber mejor los impactos del piso. De esta forma disminuye la posibilidad de artrosis futura de todo deportista con los años. Dejando de lado el mensaje al lego, el labrum tiene una intima relación con el ligamento de Bertin ó fibras distribuidas en ráfaga desde el hueso ilíaco hacia el trocanter y troquin del fémur. Estas estructuras son protuberancias óseas del fémur, de gran importancia pues son punto de anclaje de distintos músculos del miembro inferior. Dado que el labrum es cartilaginoso y cumple aquella función aumentativa de la cavidad de la cadera, el deportista que realiza una actividad sobre pisos rígidos tipo canchas rápidas en tenis ó paddle, vóley ,básquet etc., recibe en cada impacto del piso el choque del reborde del acetábulo con su labrum contra la cabeza del fémur. Estos gestos repetidos ó microtraumáticos a través de los años, pueden generar la lesión de dicho labrum y en consecuencia la posibilidad de artrosis futura de la cadera en cuestión. En fútbol la causa más frecuente de lesión del labrum, son los mecanismos de rotación bruscos a repetición, propios de un deporte con tanta carga física como es actualmente el fútbol, con giros y reacción hacia un lado y hacia el otro en el mismo espacio de tiempo. En ninguno de nuestros pacientes se realizó la sutura del labrum, si bien algunos la recomiendan la discusión al respecto continua. Cuando el dolor de la cadera anterior se irradia hacia la cara interna del muslo pensar siempre en la neuralgia del crural y entonces descartar las inguino-cruralgias ó pubialgias. En los jugadores de los 35 años chequear caderas y sus periartitis ó incipientes artrosis como así también las lumbalgias, producto del paso del tiempo en el deporte, dado que ellas generan los síntomas neurálgicos del ciático y del crural, hasta la rodilla y el pié.
LESIONES DE LAS MANOS EN GUARDAVALLAS A través de las estadísticas propias en años de profesión, el guardavallas ha presentado fracturas y luxaciones algunas de las cuales fueron tratadas incruentamente y otras las menos, necesitaron reducción quirúrgica. Quizás la lesión predominante fue el “Mallet Fingers” ó ruptura del tendón extensor encargado de extender la falange distal de los dedos de la mano ó sea la de la uña, para que la ubiquen precisamente . El dedo alcanza la funcionalidad normal para el juego, pero la última falange queda en flexión palmar ó en garra. Posición indolora y estéticamente molesta, pero con toda la capacidad de acción para atajar sin limitaciones. Luego en orden de frecuencia, siguen las fracturas de los metacarpianos. En estos casos en particular evitaremos el acto quirúrgico siempre que se pueda. Cito siempre un concepto del Dr. James Calandruccio Prof. y Jefe del Servicio de Cirugía Ortopédica de la Universidad de Tennessee, .”. En el tratamiento de las fracturas, por ejemplo, la perfección de una reducción anatómica y especialmente en la radiografía, no conduce siempre con una función normal. Con frecuencia resulta preferible aceptar una posición no exactamente anatómica de una fractura y esforzarse a través de férulas y movilización precoz en conseguir la buena función de la mano como unidad. Lo mismo vale para las luxaciones cuando pueda ser evitada la cirugía.” A continuación existen en el guardavallas dos lesiones que deberán ser resueltas quirúrgicamente dado la profesión del futbolista y la necesidad de la rápida vuelta a los campos de juego. Una fractura es la de Bennett ó de la base del primer metacarpiano del pulgar y la otra es la fractura del escafoides carpiano. En la de Bennett, ocurrido el episodio traumático se reduce a la normalidad fácilmente pero muy difícil es mantenerla reducida, aún con el yeso que comprima la zona manteniéndola quieta, dado lo peligroso que significa dicha compresión, que puede originar necrosis cutánea. De no realizar la cirugía se acepta una incongruencia articular entre el metacarpiano y el hueso trapecio de 1 a 3 mm. Si así consolida poca limitación traerá a futuro. Sin embargo en este caso particular y en fútbol profesional hemos resuelto siempre con cirugía esta lesión. Personalmente una sola la reduje sin operación pero la presentaba un volante y decidimos dejar que consolidara incruentamente y así volver rápidamente al campo de juego. La fractura del hueso escafoides, para los deportistas aficionados, en el 90% de los casos consolida con yeso y con mucha paciencia. En cambio con nuestros jugadores la hemos resuelto siempre y especialmente en el guardavallas en forma quirúrgica.
TALALGIA POSTERIOR mal llamada sobrehueso del talón Las talalgias posteriores ó del talón ó del hueso calcáneo de nuestro pié, son síndromes con múltiples facetas y las hemos clasificado dentro de las lesiones microtraumáticas. Luego algunas son producto de un componente genético en la anatomía del hueso (más puntiagudo en el borde superior donde se inserta el tendón de Aquiles) lo que torna más notoria la afección microtraumática en el deportista. En otras oportunidades son sólo conflictos de fricción, entre el contrafuerte del calzado frente la cara posterior del calcáneo con bursitis ó inflamación de una bolsa serosa subcutánea. Esta zona es rica en bursas serosas que actúan de amortiguadores ante el impacto y de existir alguna anomalía del hueso en cuestión como mencionamos anteriormente, la fricción se torna muy dolorosa e impide al futbolista, el uso del calzado deportivo. Por lo tanto no puede jugar libremente. Allí comienza el problema, dado que dicha exóstosis ó reborde óseo filoso y aumentado de tamaño del borde posterior del calcáneo de por si, no tiene valor patológico. Sin embargo, se constituye en una molestia incapacitante si la posee un jugador de alta competencia, generada por la suma de gestos repetidos en el movimiento de despegar el talón del piso, al “arrancar” miles de oportunidades y a través de los años. Anatómicamente se observa a simple vista una protuberancia en el talón algo por debajo y adentro de donde se inserta el tendón de Aquiles al que se toma como referencia. A la palpación se encuentra tumefacta ,caliente y muy dolorosa cuanto más, si recibe el roce del reborde del calzado. A dicha patología ingrata se la ha llamado enfermedad de Haglund y generalmente es acompañada por un aumento del tamaño de la bosa serosa ubicada precisamente entre el tendón de Aquiles y la saliente ósea ó defecto del hueso calcáneo. Ello suma grados de dolor por simple fricción. En nuestra estadística de lesiones la observé en dos volantes y un marcador lateral. Las tres fueron resueltas quirúrgicamente con buen resultado.
ALFREDO DI STEFANO. Un aporte Personal Todo se dijo de Alfredo y lo seguirán haciendo dado que fue un grande de verdad. Tuve la satisfacción de trabajar con el, en Boca de1985. Yo traía un bagaje de recuerdos y experiencias vividas a través de otro fenómeno, Néstor Pipo Rossi aquel 5 inconmensurable , parlanchín de mil anécdotas post cenas de concentración. Alfredo muy cálido, pues era amigo de sus amigos, también lo había sido de mi padre cuando jugaba acá y en el Real de Madrid. Pero en Boca y en el día a día, pasamos un año de trabajo con mutuo respeto entre ambos, dado que para Alfredo, la palabra del médico era sagrada. Sólo, que así fuera el jugador más importante para el equipo, prefería no apurarlo y su expresión era: "juega uno sano". Había que entender su opinión. Nadie era tan fantástico como para jugar a media máquina en desmedro del resto del equipo. Por otra parte el había jugado con fenómenos de compañeros y de rivales, esto le daba una visión más tranquila de la cosa, ante la lesión del jugador, por importante que fuera el partido a jugar. Me dejó una enseñanza importante en cuanto al dinero a ganar en el fútbol y sus urgencias. A los jugadores les pedía enfocarse en el partido del momento sin hacer planes a futuro, decía no "contemos con el huevo en el culo de la gallina". Primero hay que ganar después contar. En un torneo de Mar del Plata le conté los premios que los muchachos habían arreglado y lejos de agradarlo, me dijo: "están locos los muchachos, la plata grande la tiene que recaudar la institución, sino como nos pagan los sueldos." Este concepto tan claro quizás sea el porqué de los estados deficitarios de nuestras instituciones.
LA VIDA Y EL EJERCICIO Cuando éramos chicos la muerte era cosas de ancianos, a los treinta años la muerte era temor y pasando los 70 la muerte es curiosidad. Desde ya que la vida es un viaje a la tumba, a la cual debemos llegar en orden con Dios y lo más cercano a los 10 Mandamientos , algunos de los cuales son tan difíciles de cumplir. Ejemplo El Segundo: " Amar al prójimo como a ti mismo" Luego, no tan en orden físicamente dado que no es cuestión de llegar a la tumba, saludable, sin un raspón, hermoso, delgado y rubicundo es decir sin uso, como auto de veterana. Es bueno terminar nuestro recorrido con un cuerpo aprovechado al máximo, dadas las propiedades físicas que Dios nos regaló. De allí que no comparto la idea de vivir dicho lapso hasta el final, pensando en el cuidado excelso y dedicando horas a las caminatas para vivir mejor, dado que si fuera tan saludable caminar, los carteros serían inmortales. Ya lo dijo Bernard Shaw, con su habitual humor negro, " el único ejercicio que realizo es acompañar el féretro de mis amigos deportistas" En cuanto al cuidado alimenticio si bien no debemos caer en excesos, ellos no son aconsejables en ningún rubro, recordar que la ballena toma sólo agua, come pescados de mar con omega 3, nada todo el día y sin embargo es gorda. El conejo salta y corre y vive 15 años y la tortuga ni corre ni salta y su vida alcanza los 450 años. Salud me dijo?
OSTEOCONDRITIS DE CODO En un trabajo realizado en el Imdyr de Futbolistas Argentinos Agremiados sobre seis deportistas amateurs, pudimos observar esta patología en el codo y otra similar, a los fines del tratamiento a seguir debido al dolor y limitación. En cuanto a la condritis epicondílea, símil a la disecante de rodilla, fue observada en tres tenistas. Atribuible a la suma de gestos repetidos en un terreno deficitario, en cuanto a la irrigación sanguínea, típica del lugar. Los tres presentaron imagen de condritis positiva en Resonancia Magnética con contraste y fueron tratados incruentamente mediante infiltraciones con acido hialurónico intraarticular, dado que no existió desprendimiento ó rata articular, y por ende sin bloqueos articulares a la máxima extensión. Los tres volvieron a la práctica del tenis con observación cuatrimestral y dejando en claro la posibilidad de artrosis futura. El cuarto deportista de 17 años es boxeador y practica largas horas del día en un gimnasio del interior del país. La limitación estaba generada por dolor al impactar en la bolsa durante las horas de gimnasio. Mediante RM también con gadolinio pudimos observar que no estábamos en presencia de una condritis, sino frente a una condrosis típica de Panner por necrosis aséptica con los bordes del epicóndilo anfractuosos, símil a una enfermedad de Perthes en cadera. También el tratamiento fue con ácido hialurónico sin rehabilitación kinesiológica ni movilizaciones pasivas ó activas. A los seis meses no hubo cambios en cuanto a deformidades articulares ni formación de cuerpos libres. En la actualidad boxea indoloro y cumplió 18 años. Los otros dos son gimnastas dentro de la especialidad artística. Ambos presentaron en la fosa olecraniana calcificaciones romas ó huesecillos accesorios. Uno de ellos dado que el tamaño del huesecillo era pequeño no interfería la máxima extensión y por lo tanto indoloro. El segundo en cambio al subirse a las paralelas con el codo en máxima extensión el dolor lo hacía declinar. En este caso la conducta fue quirúrgica con extracción del huesecillo en cuestión.
ARRANCAMIENTO O DESINSERCION DE LOS MUSCULOS ADUCTORES DEL MUSLO Dentro de las lesiones musculares en el fútbol, podemos citar al ARRANCAMIENTO ó DESINSERCION, de los músculos aductores de muslo en su inserción proximal en el hueso ilíaco de la pelvis, ubicada precisamente en la rama ósea que une al pubis con el isquion. Este grupo de tres aductores mayor, medio y menor de forma triangular invertido ó truncado conforman un gran grupo de miofibrillas que se insertan fuertemente y ampliamente abarcando su base, una extensa superficie ósea de la pelvis en su extremo proximal. Desde allí hacia abajo y afuera tomará otros puntos de contacto óseo en el tercio medio del fémur. Por último, específicamente el aductor mayor, se inserta distalmente en la cara interna del cóndilo del fémur, en una prominencia ó tubérculo óseo ó vértice del triángulo anatómico mencionado, a través del tendón del aductor. Generalmente se habla de arrancamiento de fibras en sus inserciones proximales en la rama isquiopubiana. Estas pueden ser parciales ó totales ( muy difícilmente esto último ocurra en fútbol). El grado de gravedad de la lesión, precisamente lo marca el tamaño de la desinserción muscular en el hueso. Si la lesión parcial abarca menos de un tercio de su inserción puede ser tratada incruentamente. A partir de allí siempre personalmente, las he tratado quirúrgicamente reinsertando al hueso mediante lino fuerte ó alambre, y a través de perforaciones en la rama isquiopubiana para el anclaje. Debemos tomar en cuenta, que puede formarse una colección hemática en el espacio que se genera entre el músculo diastasado con respecto al hueso. En dichos casos hemos observado adherido al extremo muscular, la inserción ósea por avulsión. En este caso el jugador y los que lo rodean escuchan el ruido que los alerta de la importante lesión. La conducta quirúrgica, asegura que no habrá recidivas pero no acorta el período de rehabilitación concretamente, días más ó días menos a la vuelta al campo de juego. Mi experiencia quirúrgica fue con dos marcadores laterales por derecha y en un defensa central, en los cuales no hubiera sido exitosa la rehabilitación incruenta, dadas sus funciones en el campo de juego.
LESIONES MUSCULARES EN EL FUTBOL Introducción: En nuestra estadística para el Libro “ Traumatología en el Fútbol” presentamos 206 lesiones musculares en general. Luego de éstas, 39 fueron observadas en los defensores centrales y afinando aún mas, 15 fueron lesiones en los isquiotibiales internos (semimembranoso y semitendinoso) en su inserción proximal ó sea debajo del borde inferior del glúteo, con quien se cruzan. Este entrecruzamiento se produce, dado que la orientación de las fibras del glúteo es transversal mientras que la de los isquiotibiales internos es longitudinal. Será entonces que en cada salto las fibras transversales del glúteo cizallan ó guillotinan a las longitudinales de los isquiotibiales. La suma de gestos repetidos, origina la lesión ulterior. Cito esta ubicación de los centrales en el campo de juego, pero también clasificamos otra variedad de lesiones musculares, en guardavallas, marcadores laterales , volantes y delanteros. Etiologías varias: 1 - La edad: influye estadísticamente, pero no podemos indicarla como causa precisa de los desgarros musculares. En verdad los mismos frecuentaron a futbolistas entre los 25 y los 30 años. 2 - El estrés: de la competición ó previa a la misma es quizás la etiología más firme de las lesiones musculares. El del debut en primera es casi tradicional. Numerosas son las teorías existentes en todo el mundo, en la búsqueda del motivo que causa la ruptura miofibrilar. 3 - El origen: de donde proviene el jugador. En algunos casos de familias carenciadas con déficit nutricionales ó malos hábitos para el acto deportivo, llámese alcohol, droga y tabaco. 4 - La bioquímica muscular: de cada individuo será evaluada por los profesionales a cargo de los planteles cuando ingresa el deportista a cada institución. 5 - Según la cantidad de partidos y la velocidad con que se juega: lo debe manejar todo el equipo técnico evaluando el trabajo de cada protagonista, sus cargas, sumatoria de prácticas y partidos con verdaderos períodos de descanso y rotaciones. No olvidar que descansar y alimentarse es también un provechoso día de entrenamiento. Por último no todos los grupos musculares son iguales ante una lesión. No debe confundirse en cuanto a la recuperación en el tiempo, dado que un aductor de muslo reacciona mejor que el cuádriceps y una lesión en éste no es tan traicionera como en un bíceps femoral. Luego la personalidad del jugador ante el infortunio y un alto umbral al dolor será quien haga lucir al médico tratante.
OSTEOCONDRITIS DE RODILLA Como en su momento hacíamos referencia al aumento de la casuística de lesiones de ligamentos cruzados, también es lógico manifestar el advenimiento de las osteocondritis. Esto así planteado, las osteocondritis eran detectadas formando parte de un acto quirúrgico, en el momento de resolver otras patologías de la rodilla. En la actualidad la Resonancia ó la Tomografía nos las presentan en el inicio de un examen traumatológico de rutina. Luego debimos diferenciarlas de las osteonecrosis producidas por la suma de corticoides generalmente en el niño asmático, o en el alcohólico y más adelante como producto del buceo en profundidades, secuela característica de los buzos, pues al volver a la superficie burbujas de nitrógeno intravasculares actuaban como émbolos y generaban infartos óseos especialmente en cóndilo interno de rodillas. Sin embargo debemos tener en cuenta que las últimamente reconocidas osteocondritis, fueron estudiadas por Koenig hace más de 50 años y son las que podemos detectar en un consultorio de traumatología del deporte. Estas son desprendimientos cartilaginosos de los cóndilos del fémur ó astrágalo del tobillo y provienen de zonas vascularizadas. En cambio las osteonecrosis pertenecen a zonas sin vascularización, de allí la denominación de infartos óseos. Es indudable la existencia del déficit puntual de irrigación especialmente en el cóndilo interno del fémur, junto al impacto traumático único ó a la suma de gestos repetidos por fricción, como ocurre especialmente en el jugador con valgismo de rodilla, el famoso "pata de catre". En los años 70 cuando a un futbolista mayor de 30 años se le diagnosticaban "ratas articulares" en su rodilla y por ellas operado, significaba que años atrás había sobrellevado estoicamente osteocondritis disecantes de Koenig ,habiendo desarrollado su carrera deportiva con dolores articulares, sinovitis a repetición y hasta bloqueos articulares, por lo cual la conducta era quirúrgica. Nuestro jugador de hoy no sabe de la existencia de la "rata articular" pues quizás le fue detectada la condritis en su inicio y precozmente, durante un estudio por imágenes de control en cualquier pretemporada. En la cara externa del cóndilo femoral, hemos observado desprendimientos cartilaginosos generalmente postraumáticos en los jugadores de 20 años ó como producto de la suma de artroscopias en su carrera deportiva. Esta variedad no genera bloqueos articulares producen poco síntoma y en ocasiones son hallazgos de estudios por imágenes y por ello no tenidas en cuenta, hasta que se demuestre lo contrario. A modo de información general y sin entrar en detalles técnicos de la especialidad, existen en la actualidad tratamientos quirúrgicos, en los cuales se reemplazan dichas zonas afectadas ó caries dolorosas mediante una técnica denominada "mosaicoplastía" luego con dicha técnica, se extraen en un acto quirúrgico células cartilaginosas vecinas, se las cultiva y al tiempo en un segundo acto quirúrgico se cubre la lesión con un parche cartilaginoso también obtenido de zona vecina, a modo de bolsillo. Luego dentro del mismo se inyectan las células cultivadas con la finalidad de restaurar la zona lesionada. No la hemos llevado a cabo en deportistas pues el parche cartilaginoso puede aumentar en demasía su espesor y generar síntomas iguales a los padecidos antes de la operación.
ESGUINCE CRONICO DE TOBILLO En todo jugador con esguinces de tobillo a repetición, además de la alteración en la anatomía de su bóveda plantar etiología frecuente en esta patología, debemos tener presente otros factores etiológicos. Dada la gran frecuencia del esguince de tobillo a repetición en el deporte y especialmente en los cavos varos, es menester evaluar otras etiologías lo que nos evitará caer en el facilismo de pensar sólo en la modificación postural mediante el uso de plantillas correctoras, que por otra parte resultan largamente eficaces. Dichos factores etiológicos los debemos calificar en óseos; del seno del tarso; de las exóstosis tibioastragalinas y de las alteraciones condrales. OSEOS : debemos rastrear osteomas osteoides que "aman" al astrágalo; granulomas eosinófilos, sinovitis vellosas y estructuras como el os trígono exacerbado en el jugador de divisiones inferiores. Estos en el gesto de shotear con el tarso en forzada flexión plantar, cizallan la unión cartilaginosa del os trígono con respecto al resto del astrágalo. ( ver libro Traumatología en el Fútbol, lesiones frecuentes según la ubicación en el campo de juego). SENO DEL TARSO: Dicho seno astrágalo calcáneo tiene como techo al canal rugoso que separa ambas carillas articulares astragalinas la anterointerna de la posteroexterna. Dicho canal es estrecho posteriormente y ancho anteriormente dirigido oblicuamente hacia afuera. Su piso será la superficie articular del calcáneo intercarillas articulares con el astrágalo y su salida será por la cara externa de ambos huesos levemente por debajo y adelante del maleolo peróneo. Por otra parte este es el punto de dolor referido por el jugador. Puede presentar sinovitis, adherencias y cambios degenerativos de sus partes blandas y el dolor puede persistir por largos períodos de tiempo. No olvidar de mencionárselo al enfermo. La infiltración en dicha salida del seno, dirigida de anterior a posterior y oblicuamente, es analgésica y deberá complementarse con el uso de plantillas con realces externos de calcáneos. El quirúrgico del seno del tarso no lo llevamos a cabo, por el riesgo de dañar la escasa circulación astragalina. TOBILLO DEL FUTBOLISTA ó Impingement de O'Donoghue (1952) : La cápsula anterior de la articulación del tobillo se desgarra a veces en su inserción distal en el cuello del astrágalo por la suma de gestos repetidos ocasionados durante la flexión dorsal forzada, en cada ejercicio de reacción ó pique. Generalmente no hemos observado avulsión completa, pero si sucede la diastasis de fibras capsulares del cuello del astrágalo, con la consiguiente reparación cicatrizal y osificación subperióstica secuelar en forma de espolón. En otras ocasiones la dehiscencia ocurre en la inserción del reborde tibial y en estos casos la osificación heterotópica se muestra como un labio filoso. Luego ello en el movimiento de flexión forzada, genera el impingement con el espolón astragalino ó imágen en beso radiográfico. Debemos consignar como dato a tener en cuenta, que la cápsula anterior del tobillo es laxa y fácil de lesionar, luego será más densa intermaleolos y aún más reforzada en la cara posterior por los ligamentos peroneoastragalino posterior y el fascículo ascendente tibial. Incruentamente la infiltración de ácido hialurónico junto a la rehabilitación fisiokinésica realizada en el Imdyr de FAA ( sobre superficie plato electrónico para estabilizar la mortaja astragalina) nos ha dado satisfacciones, hasta que la limitación ó el dolor nos decide a la operación resecando borde anterior tibial y el espolón astragalino. OSTEOCONDRITIS : Las detectamos luego de esguinces a repetición con sinovitis que limita y duele. En TC y RM con contraste se observaron las mediales y las laterales en la superficie articular del astrágalo. Las mediales tienen forma de isla pareciera separada del resto de la superficie articular de forma oval. Las laterales son superficiales en forma de oblea y ocurren postraumáticas y en el deportista de los 20 años. Siempre intentamos con aplicaciones intraarticulares con ácido hialurónico y fisioterapia. También el quirúrgico mediante perforaciones a través del maleolo mdial ó bien resecando dicho maleolo para la perforación de dicha carie y osteosíntesis del maleolo postperforación del nicho condral. En las laterales sólo quirúrgico si se transformara en rata articular. Otros especialistas optan por la mosaicoplastía conducta que nunca utilicé en los deportistas por nosotros tratados.
UNI Y AMBIDEXTRISMO EN EL FUTBOL Comprobamos a diario cuando se le ofrece un objeto a un niño que tiende una mano u otra para tomarlo. En los varones el ejemplo típico es el ofrecimiento de la pelota, con la finalidad de observar con que pierna le pega. El chico en la fase cognitiva del objeto, pelota que rueda hacia él, podrá mover uno ú otro miembro hacia dicho objeto aún desconocido. Cuando percibe que no le ocasiona daño, pondrá en movimiento el miembro que recibe el mandato central ó sea el de su centro más activado. A partir de allí el niño hizo en su lóbulo parietal izquierdo la percepción primaria. A continuación, cada vez que vea una pelota, identifica al objeto y recuerda la experiencia anterior. Luego le pegará con su pié más hábil por así decirlo. En este momento se ha puesto en marcha la formación del arco reflejo. Es decir, se notifica del movimiento y que segmentos del cuerpo debe utilizar para tal fin. Idénticamente con el tiempo, será el bajar o subir una escalera. Uno calcula la altura del primer escalón y a continuación sube o baja sin mirar el resto de los escalones. A dicha acción se le llamó Praxia ó " realización correcta de los movimientos con un fin determinado." Generalmente el ofrecimiento de la pelota para jugar realizando el gesto deportivo, es del padre. Ahora sumará el niño, un acto más para el uso de una pierna determinada dado que surge de la imitación del movimiento que realiza el padre al shotear con la pierna elegida. El jugador mientras espera que le llegue el balón, está más preocupado por la posible jugada que hará, que por la suma de movimientos que realizarán los distintos segmentos de sus piernas El unidextro, que sigue siendo el de mayor porcentaje en el país, usa su pierna derecha sin pensarlo, ahora si tiene tiempo a dominarla y elaborar el uso de su izquierda según la necesidad del momento, podrá acomodar su perfil para hacerlo ó no. En divisiones menores es importante inducir al niño al uso de ambos perfiles dado que el aprendizaje motor y la maduración neurológica será más fácil, símil al de incorporar idiomas distintos en la niñez. El "gatear" del bebe es una actividad vital en el desarrollo de la musculatura del tronco vertebral y si el niño por diversas razones omite dicha etapa pasando directamente a la acción del caminar, perderá una etapa valiosa en su maduración neuromuscular. Dicha maduración depende del grado de mielinización de las fibras nerviosas. Los instructores físicos deberán alentar al niño a coordinar suma de gestos repetidos, delicados y graduales con el miembro inexperto. Pues el movimiento delicado no es más que el refinamiento de los movimientos groseros y las nuevas habilidades se basan en recombinaciones de elementos procedentes de viejas habilidades. Conocí un técnico que ponía a un jugador zurdo a pegarle con su derecha al borde de cemento de la cancha de fútbol, en los ratos libres. A su manera lo inducía a incorporar un nuevo arco reflejo comenzando con movimientos groseros y amplios, luego seguiría con la pelota, la búsqueda del perfil apropiado y así sucesivamente la afinación y la maduración del aprendizaje. Este principio descansa sobre una sólida base neurológica en cada persona, pero la destreza final como la velocidad, es algo que Dios sólo lo dá. Se nace veloz ó no. A continuación existen técnicas de perfeccionamiento de los movimientos para mejorarla en aquellos con aptitudes de coordinación para lograrla.
DESGARRO DEL BICEPS FEMORAL En nuestro libro de lesiones frecuentes en el futbolista, tenemos a dicha patología dentro de las lesiones frecuentes en marcadores laterales de acuerdo a la estadística a través de los años en fútbol profesional. Durante el período de tiempo transcurrido entre los años 1998 al 2003 observamos 29 desgarros de la inserción distal del bíceps de muslo ó femoral de los cuales 12 de ellos debieron ser tratados quirúrgicamente. El mecanismo de acción lo atribuimos al complejo movimiento de aceleración y desaceleración constante, saliendo desde la posición de parado para luego repentinamente, alcanzar la máxima reacción y detenerse bruscamente, por ejemplo frente a la raya de out. El episodio también lo observamos en el momento de taquear el balón en sentido contrario al que se dirige el jugador ó bien en el recorrido del bíceps de muslo en máxima extensión al efectuar el gesto conocido como "chilena". A través de nuestra experiencia evaluamos esta afección por la suma de piques cortos repetidos, incrementado dicho esfuerzo durante los ejercicios de reacción durante la semana a los que son sometidos los jugadores, especialmente en aquellos que juegan por la raya y desde la misma hacia adentro. La tan mentada repentinización del deportista necesita del movimiento explosivo de los músculos isquiotibiales y de ellos especialmente del bíceps femoral. La lesión del bíceps en su porción distal es una lesión miotendinosa, de allí lo recidivante e importante. Sus miofibrillas lesionadas en el primer episodio se retraen y quedan formados dos cabos que se cicatrizan parcialmente. Luego de quince días dichos cabos de lesión estarán cubiertos totalmente por dicha membrana cicatrizal que separa aún más el extremo proximal del distal . Por otra parte aparece entre ellos un líquido serohemático al que se lo puede punzar y extraer. La aponeurosis intacta generalmente pasa a modo de puente por encima de ambos cabos para unirlos débilmente. Por ello a la inspección y palpación el paciente está indoloro. Engañosa situación ésta, por lo que el jugador reaparece, con la posibilidad del nuevo episodio de dolor. Hecho este que no ocurre en otro grupo muscular, de allí "el bíceps traidor". Aquel puente aponeurótico al que hacíamos referencia, es el que se abre longitudinalmente en el acto quirúrgico para enfrentarse con la lesión y llevar a cabo su reparación. Diagnóstico: A través de la ecografía ó aún de la resonancia se corrobora el tipo de lesión. A los siete días se observará y se palpará la depresión del corte intercabos debajo del tejido celular y piel. Debemos verificar su estado total de rehabilitación indolora luego del tratamiento kinesiológico, con seguimientos por imágenes, para evitar el episodio recidivante pues éste será el que lleve a la reparación quirúrgica. Felizmente el acto quirúrgico presenta una rehabilitación precoz , segura y definitiva.
TENDINITIS ROTULIANA Es una de las denominadas enfermedades de las inserciones o enthesitis, las que pueden aparecer junto a las de los aductores de muslo en los jugadores de fútbol. En nuestra estadística, dichas tendinitis rotulianas las ubicamos entre los delanteros dada la mayor frecuencia en ellos. Los ingleses detectaron dicha afección en atletismo frecuentemente y las bautizaron como patología del saltador y La Cava le atribuye una patología sinovial con lo cual las presenta como Tenocelulitis rotuliana postraumática. En mi experiencia personal a través de los años, las hemos observado a través de un síndrome compuesto de síntomas y signos que permiten al jugador desplegar su actividad en la semana y aún jugar, bajo tratamientos médicos y kinesiológicos. Las causas predisponentes son la presencia de las "rótulas altas" de nacimiento por ello, con sintomatología de condromalacia rotuliana. Esto genera dolor local y difuso patelofemoral con molestias en la flexión de la rodilla, aún fuera del acto deportivo. Dicha afección la describimos como el signo del micro por lo frecuente en los viajes del plantel a los lugares de entrenamiento. Para mitigar el dolor, el deportista deberá llevar su rodilla a la extensión máxima, acortando así el brazo de palanca tendinoso muscular. Las caídas en flexión forzada de rodillas en su actividad deportiva o la suma de gestos repetidos al shotear con pelota detenida, genera dolor exquisito cuando logra la mayor extensión en el contacto con el balón o impingement rótula-fémur. La presencia en el individuo de defectos posturales tales como pies valgos suman otro factor de fricción de la patela y ello se refleja en el deseje del tendón, aumentando el ángulo Q o ángulo abierto hacia fuera de todo el aparato extensor de la rodilla. Todas estas causas son sumatorias para que en el jugador veterano luego de cientos de episodios microtraumáticos generen dolor y limitación para el mejor desempeño, en el campo de juego. Algunos jugadores desencadenaron la patología luego de practicar en suelos denominados todo tiempo o tartán, o aquellos que gran parte de su actividad fue en suelos blandos o con césped altos. Por último la enfermedad de Larsen o condritis de la rótula también es factor desencadenante de dolor. Aquellos jugadores que recibieron a través de los años dos y tres artroscopias, pueden como secuela, presentar engrosamientos de la cápsula sinovial peri tendinosa, hecho que puede generar calcificaciones que aumenten la fricción del aparato extensor, limitando el pique explosivo en distancias cortas. La experiencia indica que el jugador de los treinta y cinco años aproximadamente, ha dejado su actividad deportiva por tendinitis rotuliana o su similar del Aquiles debido a la imposibilidad de practicar activamente en la semana. Por ende y con el ritmo de juego actual, le impedirá presentarse físicamente apto el día del partido. Todos los casos que conocí de deserciones fue finalmente por dicha causa y no otra, siempre a nivel del rotuliano y del Aquiles y a partir de los treinta años. No debo obviar en el comentario, que durante los períodos de tratamiento y con la finalidad de obtener la recuperación del jugador, haya habido actos quirúrgicos, que siempre han tenido éxitos de corta duración y decepciones del paciente y de los que los rodean.
PRACTICA DEL FUTBOL EN LA GRAN ALTURA Con motivo de la presentación del seleccionado de fútbol en La Paz por las eliminatorias mundial de Brasil, cabe preguntarse como incidirá la gran altura - 3750 metros sobre nivel del mar - de dicha ciudad en el desempeño de los jugadores. La denomino gran altura para diferenciarla de Bogotá a 2600metros o México a 2300 metros sobre nivel. El aeropuerto de La Paz está a 4050 metros. Buenos Aires está a nivel del mar y la presión barométrica es de 750 mm de Hg y la presión barométrica de La Paz es de 450 mm de Hg. Esto significa que disminuye la concentración de oxígeno dentro de los glóbulos rojos. Dado que los glóbulos rojos son los transportadores de oxígeno por nuestros tejidos es observable la dificultad del deportista de alta competición para reaccionar muscularmente con todo su poderío. Asimismo se crea otra dificultad dado que la médula ósea encargada de formar dichos glóbulos al detectar el déficit de oxígeno genera instantáneamente glóbulos supletorios. Ello torna más viscoso al torrente sanguíneo con lo cual la fibra miocárdica del corazón deberá emplear una mayor potencia para bombear la sangre hacia los distintos tejidos de nuestro cuerpo y para lo cual, no está preparado. Ello se verá agravado por la deshidratación generada por la transpiración propia del acto deportivo, que concentra aún más al liquido elemento. Los efectos que produce ascender varios miles de metros son conocidos como "mal de la montaña, puna o soroche" y fueron descriptos por el jesuita José de Acosta en 1590. Diariamente se publican trabajos científicos dedicados a conocer la adaptación a las condiciones ambientales hostiles y paradójicamente en Bolivia está el Instituto Boliviano de Biología de la Altura y allí el doctor Jean Coudert, destacado fisiólogo francés, investigó las diferencias significativas del individuo que vive a nivel del mar con respecto al de la gran altura. Diferencia notable que también padecen los bolivianos habitantes de Santacruz de la sierra. Las sensaciones desagradables y que a través de los años hemos observado con distintos planteles en La Paz fueron siempre ahogo temprano al esfuerzo físico, dolor de cabeza, mareos, y sangrado de las fosas nasales debido al incremento de glóbulos rojos supletorios. Todo ello genera tensión y desconfianza al deportista con lo cual merma su rendimiento notoriamente. En cuanto a nuestra experiencia personal deportivamente tuvimos distintos resultados y siempre pernoctamos en Santacruz y viajamos el mismo día del partido, comiendo muy frugalmente y gran ingesta de líquidos, aún vía endovenosa. Pero resultados buenos deportivamente hablando no debe ello ocultar la posibilidad de la brusca caída de la presión y el edema de pulmón. En conclusión, la gran altura implica una exigencia a la que sólo pueden adaptarse quienes nacen y viven en alturas similares.
PERIOSTITIS DE TIBIA Aporte de nuestro consultorio con respecto a la lesión del jugador Adalberto Román. Definición: Patología microtraumática indirecta, es decir no por trauma directo, y observado por suma de gestos repetidos en los movimientos de "reacción o piques cortos", en la práctica de fútbol, especialmente en la actualidad. Dicha patología no observada en el fútbol de otros años era frecuente en cambio, en el atletismo y específicamente en aquellos que realizaban carreras de los100 metros. El músculo que recubre la tibia y se inserta en la cresta de dicho hueso, genera pequeños arrancamientos de su inserción en el periostio durante la suma de piques ó salidas súbitas. Como su nombre lo indica, periostio es una membrana fibrosa y gruesa que recubre la superficie de los huesos menos en las zonas articulares. En los adultos presenta dos capas y de ellas la externa transporta vasos sanguíneos y nervios. Concretando, la suma de movimientos intensos en el pique y la salida generan arrancamientos de la inserción del músculo en la " canilla " de la tibia o cresta tibial, indoloros de momento. Los ingleses desde 1935 lo describen como "shin splints" o astillas de la canilla, término éste que todo jugador reconoce por el lugar donde siente el dolor luego de un golpe frontal en la pierna. De allí nace el uso de la canillera. Luego, en la suma de repeticiones más los agentes traumáticos del juego, el periostio puede descamarse por así decirlo. Ahí estamos en presencia del "shin splints" observado radiográficamente en la corteza del hueso y corroborado por tomografía computada como fisura de la cortical. Dicho trazo generalmente no avanza sobre el hueso propiamente dicho y en cambio forma parte del engrosamiento del periostio o periostitis de la zona afectada. A la palpación es fácil notarlo y más aún por el dolor que siente el deportista. Con el tiempo impide realizar la práctica del deporte sin limitación y aumenta considerablemente el dolor, con el contacto propio del juego.
ALTAS TEMPERATURAS EN EL FUTBOL PROFESIONAL: días de prácticas y partidos El acto deportivo debe realizarse en climas aptos para el organismo, dado que éste debe someterse al esfuerzo físico intenso, sin alterar sus parámetros internos normales. Las altas temperaturas en horarios donde se tienen previstos los encuentros de fútbol profesional y amateur, deben ser tomados en cuenta con la finalidad de adaptar la actividad deportiva, a la temperatura reinante en el momento, junto a la posibilidad de variantes según los servicios meteorológicos, a fin de evitar trastornos agudos y secuelares del medio interno y sistema cardiorrespiratorio del deportista. El joven deportista ha ido incrementando su poderío físico en cuanto a la velocidad y resistencia dada la exigencia de los profesores a cargo de cada plantel. También es cierto que la Medicina del Deporte ha colaborado y perfeccionado métodos para el cuidado de aquellos. Sin embargo las altas temperaturas más la humedad ambiente hace que el estrés propio de la competencia con su vasoconstricción, altere valores del medio interno tan caros para la normal actividad del aparato cardiorrespiratorio y la respuesta del sistema nervioso y muscular ante tamaña exigencia. A través de una sugerencia de las autoridades dirigenciales y del departamento médico de FAA se logró desde1997 que durante la exigencia física en las horas de los partidos se cumpliera con un plan de hidratación al jugador, a través de un intervalo en cada tiempo de juego. Las beneficiadas son las células de los tejidos nobles del cuerpo, las cuales necesitan la correcta hidratación en espacios de tiempo programados para tal fin. Dichas células necesitan liberar sus productos de desechos tales como las toxinas adquiridas durante la combustión de la glucosa entre otras, para obtener energía. El acto deportivo insume una cantidad de agua que debería ser suministrada en cantidad de 100 a 300 ml cada 15 minutos. La evaporación es la pérdida de calor de un deportista a través de la piel especialmente y se realiza mediante la transpiración. De allí que la vestimenta en las prácticas y en el juego debería ser permeable sin nylon y mucho menos con derivados de la goma frecuentemente utilizadas en años anteriores, que aumentarían la temperatura intracorporal. En este caso la transpiración sería severa y el exceso de sudoración transforma en viscoso al flujo sanguíneo con lo cual aumenta el riesgo cardíaco al tener el corazón, que “bombear” ó movilizar por los tejidos, sangre menos fluida. Ello conlleva a un mayor trabajo del miocardio ó trabajo adicional para el que no está preparado, dado que el individuo nació en un territorio con clima templado y no tórrido como sería el del continente africano, por así decirlo.
LESIONES DE LOS LIGAMENTOS DEL TOBILLO El esguince de tobillo, lesión frecuente en los marcadores laterales en el fútbol estadísticamente hablando, puede ser simple o grave. Simple para nosotros, es cuando no conlleva lesión ligamentosa ni ósea. Grave en cambio, es cuando aparece como producto del esguince, una patología ligamentosa, ósea o de ambas estructuras. La lesión ligamentosa mas frecuente observada por nosotros, a través de los años, fue la del ligamento peroneo astragalino. Ella se observa generalmente luego de una caída con el tobillo en supinación y ceden en primera instancia las fibras anteriores de dicho ligamento. Si el grado de torsión es más importante la supinación también lo será y puede ocurrir la lesión de sus fibras posteriores junto a las fibras del peroneo calcáneo. Fibras estas dispuestas verticalmente y que junto a las anteriormente descriptas conforman la pared ligamentosa externa. El estudio de esta frecuente patología aún fuera del acto deportivo, tal como ocurre en las señoras con sobrepeso al pisar con el pié evertido, fue realizado por Leonard ya en el año 1949 para lo cual recomendaba la reparación quirúrgica, con la finalidad de evitar esguinces a repetición como desagradable secuela. Mas adelante O'Donogue en el '58 y Barbieri, mi maestro, en el '60 fueron modificando las técnicas según el grado de la patología en cuestión. También dejamos en claro que muchas técnicas dejaron resultados inciertos a futuro. Como experiencia personal, de no decidir en agudo la reparación, nos dio gran resultado la inmovilización enyesada con cambios de yesos periódicos a medida que cedía la tumefacción, logrando inmovilizaciones sin almohadillar con excelentes resultados para la vuelta al campo de juego. Pero también existe la lesión inversa con el tobillo en pronación e inversión del pié, generalmente en deportistas con pies valgos ó planos. En ellos el episodio genera lesión del ligamento deltoideo o medial del tobillo. Dicha estructura ligamentaria consta de dos planos de fibras dispuestas en forma de triángulo con vértice en el maléolo tibial y en todos los casos, la resolución fue siempre quirúrgica, dado el grado de inestabilidad en valgo que genera dicha patología aún para la vida diaria. Felizmente no se observa con tanta frecuencia como el anteriormente descripto y tampoco ingresaron en la estadística como marcadores de punta, sino como delanteros. En el caso de la patología articular del tobillo por suma de gestos repetidos, ingresan aquellos con lesiones tendinosas como lo son las de los peroneos laterales cortos y largos y del tibial posterior. Este último muy frecuente y en la mayoría de los casos pasa desapercibido para el médico no alertado en lesiones deportivas del tipo crónico. Este tipo de lesión solo tiene resolución quirúrgica en caso de desgarro total dado la impotencia articular que genera.
FASCITIS PLANTAR El humano tiene en su planta del pié una estructura fibrosa o fascia. De allí que su inflamación tome el nombre de fascitis. Tensa y de color nacarado está constituida por dos tipos de fibras. Unas son superficiales y otras profundas, pero anatómicamente constituyen una sola estructura o aponeurosis plantar ubicada inmediatamente debajo de la piel y el tejido celular subcutáneo. Tiene inicio en el calcáneo o talón y de allí se irradia hacia los dedos del pié símil a una plantilla ortopédica y de parecido grosor. Para los que hacen la especialidad, además de reconocerla anatómicamente desde los tiempos en que cursaban anatomía, hasta por las exposiciones quirúrgicas, también se interesan en la distribución de sus fibras, en sus inserciones específicas y en sus puentes fibrosos hacia los dedos.Con la máxima extensión del dedo gordo puede palparse toda la aponeurosis plantar y en ocasiones observarse roja y caliente además de dolorosa en su tercio proximal, es decir cerca de su inserción en el talón. La estructura del arco del pié llámese valgo, plano o varo también influye en el largo de la fascia y en su tensión. Recordar que dicha fascia plantar une el calcáneo con los metatarsianos, como la cuerda del arco de Robin Hood. La superficie donde se realiza el deporte determina si se genera fascitis o no. El ejemplo típico es el juego en pisos duros. Ello traerá dolor en el extremo metatarsal o cabezas de metatarsianos. Si la superficie es ondulada y dura(cancha descuidada post lluvias) el dolor será en el tercio medio. Si el deportista es saltador (el central o el delantero centro) tendrá la fascitis típica con el dolor en su extremo proximal. Pero además la fascitis puede no ser tal. En este caso estaremos en presencia de una contractura por nódulos fibrosos de la aponeurosis o enfermedad de Ledderhose, símil de la contractura de Dupuytren en las manos. Estas patologías fueron consideradas fibromatosis de origen desconocido. En estos casos la solución es quirúrgica. Por último debemos hacer diagnóstico diferencial con las talalgias por espolón calcáneo, patología frecuente por arriba de los 40 años y casi específico del pelotaris, estadísticamente hablando. Concretando, la fascitis plantar se resuelve en pocos días con infiltración de corticoides en el punto exacto de dolor. En caso de recidivas la sección quirúrgica de la aponeurosis resuelve la patología definitivamente. En algunos casos hemos observado que luego de un esfuerzo en el pique o reacción en el campo de juego, se desgarra la aponeurosis con dolor y hematoma plantar. A partir de dicho episodio el dolor cede prácticamente para siempre.
LA CERVICOBRAQUIALGIA Y LA TRACCION CERVICAL El guardavallas, estadísticamente en la especialidad "fútbol profesional", es el que presenta con mayor frecuencia cervicobraquialgias o dolor cervical con irradiación a brazos y manos. Dicho proceso doloroso lo adquiere en el transcurso de su carrera deportiva dado que ejecuta el arquero, suma de gestos repetidos con los brazos en abducción, o sea, separados del cuerpo, y elevándolos rápidamente en la búsqueda del balón en el aire. Por otra parte, puede ello exacerbarse con el roce corporal dado que los jugadores contrarios también saltan en la procura del esférico. Ese movimiento de extensión brusca de brazos y cuello genera a través de los años, el deterioro de discos intervertebrales que originan discopatías con compresión de los filetes nerviosos, encargados de dar motricidad y sensibilidad a cada miembro superior. Debemos recordar que la suma de dichas distensiones músculo tendinosas las realizan no solo en los partidos, sino muchas veces más durante las prácticas de la semana y a repetición durante los trabajos típicos del arquero, especialmente saliendo a cortar centros y tiros de esquina con caídas sobre el brazo extendido. Los primeros síntomas se observan en radiografías de columna cervical realizadas en controles anuales, quizás asintomáticas. Luego aparecerán cefaleas, parestesias o dormideras de los dedos de las manos junto a dolores de hombro y brazos. Sin embargo lo que hace que dicho jugador consulte es por la aparición de debilidad muscular de miembros superiores, dolor en los giros del cuello, vértigos y neuralgias en la cara detrás de las órbitas. La Resonancia Magnética nos informa discopatías o hernias de disco especialmente entre las vertebras quinta y sexta junto a pérdida de la lordosis o curvatura normal de la columna cervical. Dicha pérdida de la lordosis normal indica compresión de la raíz nerviosa. Por ello el dolor y la debilidad muscular en los esfuerzos repetidos en abducción y distensión del plexo nervioso braquial antedicho. A continuación merece la patología expuesta dejar en claro que en ningún momento el jugador debió dejar de practicar ó jugar por el padecimiento neural, dado que el hacerlo no agrava la enfermedad. En cambio pueden aumentar los síntomas ó la aparición de éstos repetidamente en el año. Para ello debimos y debemos indicar el método de TRACCION CERVICAL junto a la fisioterapia clásica que la acompaña. En aquellos años dicha tracción fue como lo es ahora mecánica, en posición de sentado con un peso de tracción aproximadamente del 8% del peso corporal durante tres series de 3 minutos con uno de descanso repitiendo el tratamiento durante 10 sesiones a realizar día por medio. En la actualidad en el IMDYR y en el servicio de kinesiología la realizan con modernos equipos electrónicos de última generación que dan por tierra con aquellas opiniones de kinesiólogos que ante el desconocimiento de dicha aparatología, creen que este tratamiento para nosotros indispensable por lo útil, incruento ,indoloro y exitoso estadísticamente hablando, ha sido dejado de realizar, por antiguo o generador de riesgos que no son tales.
FRACTURAS EN EL FUTBOLISTA DE DIVISIONES INFERIORES Contra lo que podría suponerse y estadísticamente hablando, los huesos de los jóvenes futbolistas que sufren fracturas en el campo de juego no son los de las piernas, que permiten que el deportista recorra la cancha sin pausa en la lucha por el control de la pelota. Sino aquellos que se encuentran en los miembros superiores y que sucumben durante las frecuentes caídas, especialmente en nuestros días donde lo físico impera ante la técnica. Los huesos se quiebran porque deben soportar presiones superiores a su fuerza intrínseca y en algunos casos por déficit muscular, dado que "el hueso es sólo lo que el músculo quiere que sea". Pero lo singular del caso es que, según los estudios en nuestro IMDyR el 2% de los adolescentes entre 10 y 16 años que juegan futbol sufre la fractura de algún hueso de dichos miembros, mientras que tan solo el 1% se ve afectado por una fractura de la pierna. Dentro del grupo de los que sufren fracturas en miembros superiores, el promedio de fracturas lo encabeza la muñeca, y muy cerca los huesos del antebrazo. Luego durante la niñez y la adolescencia todos los huesos se encuentran en permanente cambio debido al crecimiento, por eso el tratamiento que requieren los sufridos elementos óseos de un niño ó de un adolescente de divisiones inferiores del futbol, será muy diferente del que se emplea en los de un maduro jugador profesional. La diferencia no la hacen la destreza o el profesionalismo del deporte en cuestión, sino la edad de quien ha sufrido una fractura jugando futbol. Estas son tan diferentes de las que padecen los adultos, como son diferentes por ejemplo, los trastornos psíquicos o los cardiovasculares en estas etapas de la vida. Y allí está la el quid de la cuestión. Porque los métodos tradicionales para la curación de una fractura pueden resultar poco efectivos en el caso de que se trate de niños. Especialmente en el campo de la cirugía ortopédica. A diferencia de lo que sucede en adultos, en los jóvenes jugadores los yesos, por citar un tratamiento incruento y soportado por tiempos prolongados, no suelen generar las rigideces observadas en el adulto y responden fácilmente ante adecuadas rehabilitaciones. Algo distinto ocurre en los adultos, por ejemplo. Y una vez llegada la hora la fisioterapia generalmente no la es necesaria para los niños. En cambio si es bien recibido es el hielo, férulas, vendajes suaves y aquellas rehabilitaciones que no causen dolor. Dicho dolor restringe los movimientos y debe ser tomado en cuenta siempre, pues es un buen consejero de que algo no funciona bien. En lo posible los padres e instructores deberán dejar de lado ansiedades perniciosas y dejar que el tiempo de rehabilitación junto al trabajo del médico completen su labor.
PUBIALGIA DEL DEPORTISTA Etimológicamente, deriva de PUBIS por la zona que ocupa y ALGIA que significa dolor de dicho lugar del abdomen . De ello se desprende que hablemos de PUBIALGIA. Distinto sería especificar dicha afección como pubalgia dado que sería la conjunción de PUB, especie de bar, y ALGIA dolor.
SINDROME DE HIPERTERMIA MALIGNA Este síndrome es de carácter hereditario sin embargo puede no ser transmitida a los hijos pero si puede estar presente en otros familiares por ejemplo un hermano. Geográficamente en EEUU se presenta un caso cada 50.000 adultos y generalmente en adultos jóvenes. Esta hipertermia maligna es significativa en el acto quirúrgico durante la anestesia y nosotros los cirujanos podemos en las preliminares, bucear la posibilidad de la afección, si existiera otro familiar que la haya padecido en un acto quirúrgico. Dato este a consultar en la entrevista previa. Además nosotros ortopedistas tendremos algún indicio en caso que el paciente presentara como antecedente, cifoscoliosis, miopatías, pié zambo o escápula alta. En nuestro conjunto de pacientes en los que predomina la práctica deportiva es siempre aconsejable solicitar en los análisis CPK, pues suelen los deportistas que trabajan físicamente erróneamente en exceso ó deficitariamente, acumular dicha sustancia. Si existiera un aumento considerable indicaría lesión de miofibrillas de etiología variada o intoxicación por ácido láctico. El fenómeno hipertermia maligna lo desencadena un hipermetabolismo de los músculos estriados de allí lo explicado anteriormente. Dado que no se reconoce ciertamente el mecanismo exacto, la hipótesis más cercana es un exceso de liberación del calcio intracelular. Luego dicho incremento repentino activa la contracción muscular y la hidrólisis del adenosintrifosfato, genera grandes cantidades de dióxido de carbono, calor y ácido láctico. Todo ello acelera enormemente el consumo de oxígeno. Dicha evolución desencadena taquicardia, taquipnea, arritmias, incremento de la temperatura, de allí el nombre, y midriasis. Puede finalizar con paro cardíaco. Como decíamos al principio esta hipertermia maligna se presenta durante la anestesia general y con el uso de sustancias como la succinilcolina, no así con anestésicos locales. Inmediatamente el tratamiento de ataque que utiliza el anestesista es el dantroleno sódico fármaco que evita y yugula el ataque. Su acción reconocida es la disminución de la liberación del calcio, anula la contracción muscular y restaura el metabolismo. Como cirujanos precavidos debemos tener en cuenta aquellos datos preliminares y la presencia de CPK aumentada en los análisis. Desgraciadamente o afortunadamente, inexplicablemente enfermos que padecieron en anteriores actos quirúrgicos dicha hipertermia en la siguiente operación nada padecen y aquellos que no la padecieron la pueden presentar en un segundo acto quirúrgico. Recordará el anestesista que el primer signo notorio es la taquicardia. El dantroleno es el medicamento clave y todos los quirófanos deben contar con dicha droga. Luego aquellos pacientes que padecieron hipertermia maligna pueden ser sometidos a reoperaciones si las necesitan. La anestesia alternativa será regional en lugar de la general y previamente suministrar dantroleno endovenoso de 2.5mg por kilo de peso.
LOS VIAJES EN AVION DE VARIAS HORAS EN EL FUTBOLISTA: limitaciones en el rendimiento y a la eficiencia a la hora de competir El futbolista, en cualquier ubicación en el campo de juego realiza un gasto de energía, unas veinte veces más que cuando está en reposo. El jet-lag es la pérdida de capacidad psicofísica provocada por un vuelo transmeridiano, sea éste diurno o nocturno, durmiendo o despierto. Entre Madrid y Bs Aires nos separan cinco husos horarios, luego el organismo del futbolista de alta competición necesitará no menos de cinco días para adaptarse a su nuevo reloj biológico. Algo imposible, dado que se viaja y se juega dentro de las 48 has y se regresa aproximadamente a las 72h. Las funciones orgánicas sufren este temporario deterioro por el solo hecho del vuelo atravesando los meridianos y pueden aún empeorar si las condiciones del viaje nos impidieron descansar. No hay medicación que mejore significativamente ese estado, solo el paso de los días lo corregirá. Luego el hecho de repetir periódicamente esos viajes, no mejora el resultado y los pilotos lo han comprobado. De allí que los jugadores de la selección, no están exentos a los trastornos neuromusculares propios de la sumatoria de viajes y exigentes competencias deportivas. A pedido de los pilotos de las líneas de Latinoamérica y de España, hace unos años dirigimos junto al Dr. Alberto Leveroni un estudio de la fatiga de vuelo llevado a cabo en el IMDYR de Futbolistas Argentinos Agremiados. Ello determinó algunos cambios en el diseño de ciertos vuelos. En el caso de los futbolistas existe, además, la necesidad de recuperar el nivel de entrenamiento pues más allá de los 10.000 metros, se pierde la capacidad aeróbica y la eficiencia metabólica. Los vuelos de largas distancias con rápidos cambios de husos horarios y mayores a tres horas, producen una disociación del reloj biológico circadiano con respecto al horario del lugar. Existen factores importantes como la luminosidad que penetra por las ventanillas que exita al sistema neuromuscular a través de la visión y contrae la musculatura, originando fatiga especialmente, durante la ingesta de comidas. Por ello aconsejamos realizarlo con las ventanillas bajas. Por supuesto que todo ello ocurre en todo tipo de pasajero, turista, comerciante ó deportista de alta performance y la resincronización lleva un tiempo similar. Sólo que el deportista debe además recuperar su nivel de aptitud física, para ser utilizada nuevamente en la siguiente exigencia deportiva . Existen estudios serios como los de la doctora Fernanda Ceriani, del Instituto Leloir. Dicha profesional es una científica destacada internacionalmente por sus estudios de los relojes internos del organismo, que generan los ritmos biológicos. Ella acaba de resultar ganadora del premio L´ORÉAL-UNESCO. En nuestra experiencia con este tipo de traslados aéreos y las evidencias en Medicina del Deporte del mundo entero, reiteramos que es fundamental para sostener la salud de nuestros futbolistas respetar las leyes de la biología humana cumpliendo los tiempos de adaptación a los cambios rápidos de husos horarios. Así como los pilotos comerciales deben evitar la fatiga de vuelo que incluye el jet-lag, los futbolistas deben conocer las causas y los efectos de esta perturbación dado que un partido de futbol, produce fatiga neuromuscular que requiere de varias horas de recuperación. En este caso entonces, se observará una sumatoria de fatigas que merecen una rehabilitación "ad integrum" respetando los tiempos de reposo físico. Sin embargo en jugadores de alta performance, la fatiga inducida por un partido de futbol se produce en menor medida que en los del amateurismo dado que su recuperación es más rápida. Dicha fatiga se determinará por una combinación de factores centrales y periféricos los que disminuyen el rendimiento, tanto de la resistencia aeróbica como del pique. Estudios recientes en equipos europeos demuestran que recién después de 48 hs. de recuperación psicofísica se alcanzan los niveles de potencia y resistencia similares a los de antes del encuentro.
LA CONDUCTA DEL "SE GUAL" Si bien esta reflexión no tiene la pretensión científica del resto de los artículos, hace al meollo del asunto, que es el aprendizaje y el deseo de ejercerlo.
Discépolo. Dice el escritor español Javier Marías "Una de las características de esta época haragana y reacia al esfuerzo es la tendencia a persuadir a todo el mundo de que el tipo no tiene que avergonzarse ni arrepentirse de nada y ha de estar muy orgulloso de como es."
En el último ranking de educación en el mundo –PISA- los 7(siete) primeros puestos fueron para los asiáticos. Claro, no faltó la opinión actual sobre dichos ganadores a los que se tilda de estudiantes provenientes de sistemas autoritarios ????. Luego Alemania en el puesto 16, Francia en el 25, Reino Unido en el 26 y Argentina en el 59. A la vista de los resultados y tomando en cuenta que las evaluaciones fueron para todos iguales, no sería bueno volver a la exigencia que tuvimos nosotros y nuestros antecesores, aún a riesgo de ser acusada la metodología de autoritaria??
LUMBALGIAS: diversas etiologías Cuando un paciente refiere un "simple dolor de cintura", para nosotros dicho signo es una lumbalgia, y detrás de ella una gran variedad de etiologías. Dichas etiologías las debemos tener presente en nuestro disco rígido cerebral, especialmente y en primer término para saber si este paciente corresponde a nuestra especialidad o no, lo que es muy importante. Dado que es una de las patologías con mayor promedio en el mundo de causa litigio-médico laboral, todos los médicos, traumatólogos en especial, suelen tener su propia estadística de posibilidades de dolor y/o limitación de movimiento. En mi experiencia personal, y repito, otros profesionales tendrán la suya, las clasifico en :
Cuando un enfermo se sienta delante nuestro con "sobres grandes" de diagnósticos por imágenes, mientras escuchamos sus relatos debemos poner en marcha el disco rígido cerebral para recordar por lo menos estas etiologías de lumbalgias agudas o crónicas. Nuestra Señoría el Juez tendrá poco para reprocharnos si Dios así lo permite.
RESONANCIAS MAGNETICAS: Solamente como examen complementario El subtítulo significa que la regla de oro de la medicina es el examen semiológico cuidadoso del enfermo. Luego todo tipo de diagnóstico por imágenes debe formar parte del examen complementario, sólo para corroborar lo evaluado en la consulta.
FRACTURAS DE LA MANO: Experiencia en guardavallas
En el tratamiento de las lesiones de la mano lo perfecto no es amigo de lo bueno. Buscar la perfección de una reducción anatómica y especialmente radiográfica, no siempre conduce a una función normal, especialmente en el deporte de alta competición durante el cuál se pretende acortar tiempos de recuperación.
EL DEPORTE ES SALUD EN TODO SENTIDO Hoy en el mundo se confirman claramente, dos corrientes diferentes dentro de un mismo denominador: “el deporte”.
DESGARRO DE MUSCULOS ISQUIOTIBIALES. En nuestro libro de lesiones en el fútbol según la ubicación en el campo de juego, tuvimos presente estadísticamente, que lesiones en este grupo muscular y en un determinado período de tiempo, fueron 206 de las cuales en los marcadores centrales ocurrían en 39 casos.
4- Frecuencia de los partidos: Deberíamos recordar que la suma de gestos repetidos genera combustión de la glucosa para obtener energía y con ello aparece el producto de desecho ó ácido láctico ó toxina de depósito junto a la CPK o creatínfosfokinasa. Ambas generadoras de vasoconstricción vascular y por ende, muscular. Ello se suma al efecto de la adrenalina y la potencian, en un organismo sin tiempos de descanso real. A continuación dos equipos de los sueños, sin tantas lesiones que nos posibilitaba recordar los once de memoria. Claro jugaban sólo los domingos y la práctica de la semana era con menos rigor físico. No habia Copas en juego intersemana. Los sueldos alcanzaban para vivir sin exuberancias y el juego se tomaba con seriedad pero sin dramas. Un verdadero fairplay con escaso stress ni agobio psicofísico. Selección sin tiempo cuando yo era aficionado: Amadeo Carrizo- Lucho Sosa- Pedro Delacha-Federico Sachi y Silvio Marzolini Selección sin tiempo con jugadores que tuve ó que enfrenté: Agustin Cejas – JC Touriño- Roberto Perfumo-Alberto Passarella y Rubén Panadero Diaz
TOBILLO DEL FUTBOLISTA: Artrosis de la mortaja tibioastragalina Mac Murray describió en 1951 un cuadro de lesión por suma de gestos repetidos al cuál lo denominó “Tobillo del saltador”. Etiopatogenia: Traumatismos por choque de la mortaja tibioperónea, contra el cuello de la carilla articular del astrágalo en cada hiperflexión dorsal en carrera y salto, recibiendo como fuerza opuesta el impacto del piso. Notable luego de practicar en pisos duros ó con déficit de césped.
2- Síndrome de la cola del astrágalo: ó enfermedad de Cabot. Etiopatogenia: Dolor y limitación de la pars posterior del tobillo especialmente al shotear, recibiendo el tarso de lleno, el impacto del balón. Ello genera un efecto cizalla de la cola del astrágalo contra el calcáneo, especialmente si hubo un defecto de la consolidación del núcleo secundario de osificación de dicha cola, dado que el jóven desde los 8 años repite dicho mecanismo de acción infinidad de veces y aproximadamente luego de los 10 años, se suelda al hueso.
COLUMNA CERVICAL y CERVICOBRAQUIALGIAS, especialmente en el Guardavallas Esta frecuente patología del arquero, se produce por distensiones musculares del raquis cervical y por ende del plexo braquial. Este episodio traumático es directamente proporcional, al trabajo en abducción é hiperextensión del miembro superior, exacerbado ello al soportar un peso en movimiento sobre la palma de su mano y dedos, como es el impacto del balón repetido este gesto, cientos de veces en la vida del guardavallas. La secuencia repetida a través de los años en cada práctica diaria, junto a los padecidos en cada partido, ocasiona distensiones del plexo nervioso indoloras en el momento. Sin embargo, los trastornos se hacen presente con el correr del tiempo dado que el comienzo de la carrera de estos jóvenes es aproximadamente a los once años. Ello permite detectar radiográficamente, pèrdidas de la lordosis fisiológica de la columna y aún discopatías cervicales. Además surgen de los esfuerzos en hiperextensión del brazo y máximas abducciones signos y síntomas del componente vasculo nervioso, a nivel de la inserción del pectoral menor en la apófisis coracoidea. La resonancia magnética de la columna cervical y la electromiografía corroboran el diagnóstico, junto a la semiología y el interrogatorio del orígen de la jugada. En el caso puntual del dolor subclavicular la palpación de la apófisis coracoides genera un exquisito dolor que cede en el momento, mediante una infiltración analgèsica. Luego las manifestaciones dolorosas en la región del cuello, en el ángulo superointerno de la escápula y hombro nos habla de alguna patología discal, especialmente si se comprueba irradiación dolorosa en el plexo radial con parestesias de los tres primeros dedos de la mano. En aquellos guardavallas de más de treinta años de actuación y con artrosis residual, aparece por compresión de la arteria vertebral algún síntoma del Barré Lieou, especialmente vértigos acúfenos y visión de imágenes puntiformes “la mosquita”lateral. La discopatía C4C5 puede ocasionar debilidad é hipotrofia del deltoides y bíceps y la discopatía C5C6 trae dolor y parestesia en el territorio del radial. Debemos establecer diagnóstico diferencial con factores extrinsecos compresivos, llámese tumor del tórax por citar una patología con síntomas similares a la cervicobraquialgia pura discal. Luego debemos recordar, que puede coexistir con un síndrome del supraespinoso ó manguito rotador del hombro, para lo cuál la semiología es reina. TRATAMIENTO En el IMDYR, Instituto médico kinesiológico de Futbolistas Agremiados, una vez establecido el diagnóstico cervical realizamos el tratamiento fisiokinésico correspondiente. Quisiera aclarar que además de gran cantidad de patologías cervicales observadas a lo largo de mi carrera con deportistas, prefiero remitirme únicamente a los últimos doce años en el IMDYR en el que contamos con una estadística de 1120 tratamientos hasta el dia de la fecha. Para nosotros fué por demás exitoso en más del 90% de los casos la fisioterapia junto a la TRACCION CERVICAL. Dicha tracción en estos casos, mecánica y con el enfermo en posición de sentado, hemos utilizado aparatología electrónica que actúa programada, aproximadamente con una tracción del 8% del peso corporal del paciente. Los trabajos de De Sezé y Levergieux han demostrado que las tracciones vertebrales producen una especie de aspiración de la parte herniada del disco. Por otra parte Cyriax sostiene que la parte saliente del núcleo gelatinoso es capáz de reintegrarse al espacio intersomático con dicha técnica. No hemos observado dicha apreciación mediante resonancias posteriores. En nuestra experiencia a la que consideramos muy exitosa por la gran casuística y exenta de riezgo realizada según meticulosa técnica, sólo hemos tenido diez pacientes con hipotensión arterial en basquetbolistas femeninas y trece pacientes con síntomas simil claustrofóbicos, por lo que suspendimos el tratamiento en todos esos casos. Aproximadamente un 2% de fracasos. Quisiera que aquellos profesionales kinesiólogos y/o fisiatras que desaprueban ó desconfían de las bondades de dicha técnica, puedan concurrir a nuestro Instituto desde ya invitados, a intercambiar opiniones y estadísticas observando dicha metodología de trabajo, in situ con los pacientes durante el tratamiento indicado.
Las hernias ó en su comienzo protusiones discales, tienen su origen en la lesión del anillo fibroso de dicho disco intervertebral. En el primer contacto con el jugador Resonancia Magnética mediante, observamos si existe ruptura del anillo con deslizamiento del núcleo pulposo ó no. Luego si es hacia dorsal ó ventral y especialmente que nivel vertebral es el interesado dado que la anatomía nos indica que luego de la segunda vertebra lumbar no existe compresión de la médula propiamente dicha. Ello en principio nos permite realizar tratamientos incruentos, con gran porcentaje de éxitos a lo largo del tiempo. Para el lector, creemos que el desencadenante de la ciatalgia ó lumbociatalgia, en los guardavallas es el trabajo específico del salto y la caìda dentro de una estructura fìsica mayor al resto de los jugadores, inclusive en el pesaje corporal. Luego al volante, por su trabajo de ida y vuelta constante a través de los años, la etiología será por la suma de gestos repetidos especialmente en campos de juego duros con déficit de césped. Dentro de la gran variedad de síntomas y signos de esta patología, dos complejos sintomáticos son los más importantes: el síndrome vertebral con dolor y limitación que genera actitud defectuosa, y el síndrome radicular de las extremidades ó ciatalgia propiamente dicha. Esta irá acompañada de trastornos sensitivos y motores. Describir en detalle no hace a la patología, dado las extensas obras de la especialidad al respecto. En nuestros jugadores lo importante luego del cuadro agudo interesa la posible debilidad muscular secuelar en la vuelta a la práctica, especialmente en aquellos grupos musculares empleados en los ejercicios de reacción y el salto. En el jugador de campo, existe una jugada penada por el árbitro que consta de un movimiento que realiza el adversario en el momento de saltar en la disputa del balón. El jugador afectado salta y el oponente no lo hace. Este además, flexiona su columna sobre el abdómen de tal forma que obliga al jugador lesionado a realizar un movimiento incordinado, brusco e impensado sobre la espalda del anterior, jugada ésta penada y conocida como “el caballito”. DIAGNOSTICO Desde ya siempre se solicita una radiografía de columna lumbosacra. En esta primera imágen se observará la columna erecta por encima de la lesión, patrimonio del espasmo muscular de los paravertebrale s afectados en el episodio traumático. Luego con la completa semiología que siempre debe reinar ánte todo tipo de lesión, y la radiografía obtenida, debemos ampliar ó corroborar el diagnóstico con la Resonancia Magnética. Así como la Tomografía es indispensable para estenosis post quirúrgicas,fibrosis y tumores, la resonancia es indispensable para la lesión discal. TRATAMIENTO: En el Imdyr de Futbolistas Argentinos Agremiados, realizamos en estos casos Tracción Lumbar y el resto de la fisioterapia complementaria. La tracción lumbar es exitosa en el 90% de los casos y el deportista paralelamente en el estadío indoloro, realiza ejercicios de rehabilitación de los paravertebrales ó ejercicios de Wiliams por todos conocidos.
La fractura del escafoides carpiano es la más frecuente en el futbolista y dentro de nuestra clasificación según la ubicación en el campo de juego, en el guardavallas. Como detalle informativo, puede pasar inadvertida durante los primeros dias dado que al principio el jugador, la atribuye a un dolor más por las frecuentes caídas con la mano en flexión dorsal forzada contra el campo de juego. Por otra parte bien ganado tiene el nombre de la “dama traidora del carpo,”debido a su tardía aparición radiográficamente junto a la frecuente seudoartrosis, por déficit vascular del propio hueso.Es decir, irrigado el escafoides por una arteria única su sección en el trazo de fractura ocasiona la necrosis del polo proximal. Etiología: Lesión frecuente en los dias de lluvia porque la pelota se torna pesada y “jabonosa” e inclusive en un momento dado, cuando el recorrido del balón es veloz y al ras del piso, puede elevarse levemente ántes de llegar a la mano del arquero ya preparada en flexión dorsal. Ello genera el impacto en el extremo distal de los dedos, con la muñeca apoyada en el campo.Aquí se origina el cizallamiento del tercio medio del escafoides ó del extremo proximal del mismo y así lo describió Delbet como mecanismo traumático en hiperflexión dorsal. En aquellos casos que el jugador presente apófisis estiloideas de radio prominentes, aumenta la posibilidad del efecto guillotina de Delbet. Pronóstico: El pronóstico es excelente en fracturas no desplazadas diagnósticadas aproximadamente a los diez dias mediante radiografias. Quizás ante la duda y la presión que recibe el médico del entorno del jugador, la Resonancia Magnética puede detectarse precozmente. La inmovilización enyesada con el pulgar incluído “hasta que consolide” sin tentarse a extraerlo ántes aúnque vengan degollando dirigentes, parientes y representantes, hará que la madre naturaleza consolide la difícil fractura. El plan B que siempre debe uno extraer de la manga, es el quirúrgico prematuro sin darle la opción a la posible seudoartrosis, dado que el trazo más frecuente observado fué en el tercio medio, con el consiguiente compromiso por déficit de irrigación del polo proximal. Russe lo ha esudiado y nosotros confirmado. Conducta Quirúrgica: En nuestra experiencia personal y otro valor no tiene, nos ha dado satisfacciones la resección del fragmento cubital necrosado ó en vias de ello, dado que cumple con la rápida reincorporación del jugador a su actividad deportiva. Ello no compromete a futuro el equilibrio óseo del carpo pués como informa Soto Hall, para que el hueso grande migre gradualmente hacia el espacio originado, pasarán entre 7 y 9 años lapso éste en el que el guardavalla pudo desarrollar su carrera deportiva sin dolor ni limitación. En caso de seudoartrosis definida y observada en aquellos crónicos casos por tratamientos incompletos y cuando el paciente concurre ya con limitación de la flexióndorsal limitada y dolorosa, la estiloidectomía del radio nos ha dado también aceptable resultado, en el aspecto amplitud de movimiento e indoloro. Alertando al jugador que la artrosis residual continua . Conclusión: Es muy segura la consolidación enyesada respetando a la naturaleza. Luego en caso de exigencias en el tiempo, es exitosa la resección del fragmento proximal especialmente si es de un cuarto del tamaño total . Y por último paliativamente está la estiloidectomía radial especialmente, ánte una estiloides hipertrofiada culpable del episodio cizallante.
RESUMEN Fractura del quinto metatarsiano pié derecho de una mujer, en el dia previo a un debut de un espectáculo musical en teatro, imposible de postergar. Observando las radiografias estamos en la grata presencia de una fractura cuyo trazo óseo se presentaba similar a una osteotomía biplanar en chevrón. Ubicada en su tercio medio perfectamente encajada y con el vértice del chevrón, en el fragmento distal. La conducta médica fué continuar con su tarea laboral utilizando todo el tiempo posible, un calzado con apoyo rígido tipo zueco sin flexibilidad durante el dia y el uso de zapatos de tacos lo más cercano a la vertical ó de 14 cm, hecho este que alegró a la paciente, pués esa era su indumetaria laboral por las noches. Mediante dicha posición vertical del quinto rayo sobre su articulación metatarso-falángica
denominada “a la media punta” en la danza, intentamos lograr que ambos cabos se
impactaran, lo cuál se logró. Por otra parte,dicha fractura generó dolor en el dorso del pié,
el que disminuía con el apoyo en base rígida y desaparecía en tacos al impactar los cabos A los 30 dias se observa un incipiente callo no exuberante lo que indica inmovilidad del
foco de fractura . A los 60 dias se puede observar un 80% de callo muy aceptable sin desplazamiento en la
imágen radiográfica obtenida para la ocasión, sobre el calzado utilizado durante todas la
funciones y desplegando los movimientos en el escenario sin limitaciones. DISCUSION La técnica muestra que es posible el tratamiento incruento sin inmovilizaciones ni
osteosíntesis quirúrgicas, en este tipo de fracturas del quinto metatarsiano.Creo que no
hubiera sido posible llevarla a cabo, si el trazo hubiese sido oblicuo en pico de flauta y aún
transverso, por la posibilidad del desplazamiento del foco fracturario. De las lesiones de los marcadores laterales esta es para nosotros, la que los caracteriza en un consultorio de traumatología del deporte. Generalmente y ha diferencia de otras lesiones musculares, ésta en un 50% de los casos fue resuelta quirúrgicamente.Por eso la importancia de la lesión y el buen diagnóstico. Etiología: En varias oportunidades el relato del jugador se basa en una jugada característica como es la de “taquear” el balón en dirección opuesta al de la dirección en que se dirigía.El ejemplo diario es que el marcador lateral corre velozmente hacia la raya del out persiguiendo al balón para que no salga, en ese instante frena abruptamente y taquea la pelota en dirección opuesta, a la trayectoria de su carrera. Puede presentarse igual mecanismo de acción si en lugar de frenar y taquear, levanta bruscamente el miembro inferior con el afán de impulsar el balón hacia atrás, acción esta denominada “chilena”. En ese instante el tercio distal del bíceps de muslo se elonga más allá de lo que tenía previsto. La suma de gestos repetidos puede ocasionar la ruptura fibrilar. Quizas sea el episodio mencionado, el resultado final ó consecuencia al cabo de realizar durante las semanas anteriores, ejercicios repetitivos de reacción con suma de piques a los que se somete a los jugadores y especialmente a los marcadores laterales y delanteros punteros. Dichos ejercicios se realizan además realizando circuitos cortos y largos avanzando en zig-zag esquivando en la carrera estacas colocadas para tal fin. En camara lenta se verá que el pié derecho está en el aire ó impulsado hacia delante.Luego, para el próximo envión y al apoyarse en el piso, los músculos flexores del muslo en especial la porción distal del bíceps, se contraerá fuertemente para sobrellevar la fricción que le ofrece el piso, para impulsarse nuevamente. Diagnóstico: A la semana del episodio se palpa la depresión del corte, allí se solicita la ecografía y/ó resonancia magnética para corroborar el tipo de lesión. Puede ocurrir, que luego del tratamiento incruento en base a fisiokinesiología , reanude sus actividades en el campo de juego y los episodios de dolor se repitan. Ese es el momento de considerar la conducta quirúrgica. Es la mejor manera de acortar los tiempos para su total recuperación. Tratamiento Quirúrgico: Bajo anestesia local con el enfermo en decúbito ventral abordamos la lesión mediante una incisión longitudinal de 15cm por debajo del tercio medio del muslo hasta la inserción distal del tendón del bíceps. Se disecan a dedo las adherencias aponeuróticas y una vez sobre la lesión muscular se observa el muñón proximal cubierto por tejido cicatrizal. Al igual que éste, el muñón distal también está tapizado por tejido cicatrizal por lo que realizamos disecciones de ambos muñones hasta encontrar tejido muscular normal. Luego sutura cabo a cabo con lino. Cierre por planos. El paciente no pisa con el miembro operado por 8 dias. Alta a los 40 dias.
El boxeo es una actividad riesgosa dado la suma de impactos a través de los años, luego también lo es el automovilismo ú otra actividad similar. Está en cada uno de los participantes en conocer dicha posibilidad y tomarla ó dejarla. Otra cosa no podrá hacerse, mientras la reglamentación vigente no se modifique y no existe por otra parte, consenso para llevarla a cabo. Mucho se ha escrito de las bondades del deporte en cuestión, fortaleza física, resistencia, destreza,etc, alguien la describió como la práctica ó el arte de pegar y no recibir golpes. Tal como convertir goles y no recibirlos. Los ingleses lo definieron como el “punch-drunk” ó la borrachera del puñetazo por así decirlo y organismos como la World Medical Association y la Américan Academy of Neurólogy, se han pronunciado a favor de la abolición de este deporte, conscientes de las severas lesiones a las que está expuesto el pugilista. Nada logrado hasta nuestros dias. En Suecia el boxeo hace tres décadas que fue suprimido y en nuestro país los Colegios Médicos no han opinado sobre el tema. Independientemente de la lesión encefálica, la que aporta gravedad por la secuela post traumática, el boxeador sufre numerosas lesiones traumatológicas. Edema del pabellón de la oreja, carpo rugoso,desgarro del bíceps braquial,fractura de maxilares y del tabique nasal, fractura del hueso malar,heridas superciliares,etc Pero sin duda el traumatismo craneoencefálico es el más importante dado que existe en el mismo, riesgo de muerte. De allí se desprende que luego de tres peleas perdidas consecutivamente por knock out, se le retire la libreta sanitaria hasta su total rehabilitación y nueva habilitación. Un estudio llevado a cabo en Boston entre 1945 y 1979 obtuvo que en el boxeo amateur y profesional hubo 335 muertes causadas por hemorragias cerebrales postraumáticas. Estas son generadas por microtraumatismos, debido a impactos de la masa cerebral contra las paredes del cráneo en cada golpe de knock out. En este caso particular, el encéfalo se desplaza vibrando de adelante hacia atrás 60 veces hasta detenerse. Ello ocurre a través de las meninges pués su estructura le permite al encéfalo,“flotar”dentro de la calota craneana y así desplazarse antero-posteriormente hasta su detención. En cada impacto contra el hueso son los vasos sanguíneos los que sufren pequeñas lesiones con derrames subdurales. Estos producen déficit circularorios en los distintos centros nerviosos, lo que será representado por la dificultad en la marcha ó en la dicción, ó cuadros Parkisonianos secuelares. Un ejemplo, Cassius Clay. Con los años posteriores a la actividad se han encontrado también mediante estudios con Resonancia Magnética, atrofias cerebrales de distintos grados y enfermedad de Alzheimer.
Esto así planteado ¿ puede hacer pensar que en los años 70 no fueran tomadas en cuenta dichas patologías?. Ciertamente no, pués la semiología reinaba y el defecto tibial del cajón anterior hacía el diagnóstico. En cambio las osteocondritis eran generalmente detectadas formando parte de un diagnóstico intraoperatorio, en el momento de resolver otras patologías articulares. Hoy la Resonancia Magnética ó la Tomografía Computada nos la presentan en el inicio de un exámen traumatológico de rutina. Watson Jones sugirió que la osteocondritis del adolescente se debía a la aglutinación de eritrocitos que causaba el infarto óseo. Mas adelante fueron diferenciadas de las osteonecrosis del alcoholismo y la corticoterapia del niño asmático. Debemos tener claro que las osteocondritis disecantes del cóndilo interno femoral según Koenig, podremos diagnosticarlas en un instituto de Traumatología del Deporte diferenciándose de las osteonecrosis, debido a que las disecantes son desprendimientos de zonas vascularizadas y pueden adjuntarse a suma de mecanismos traumáticos, en cambio las osteonecrosis son zonas amplias sin vascularización, pertencientes a infartos óseos. Por otra parte, la osteocondritis disecante puede generar por desprendimiento la “rata articular” frecuente en el deporte, como veremos. Es indudable la existencia del déficit putual de irrigación en el cóndilo interno junto al impacto traumático único ó a la suma de gestos repetidos por fricción, como ocurre en el portador del valgismo de rodilla asociado al pié valgo. Antes de la RM, cuando a un futbolista mayor de 30 años se le diagnosticaban “ratas articulares” en su rodilla y por ellas operado, significaba que años atrás había sobrellevado estoicamente osteocondritis disecantes, desarrollando su carrera deportiva con artralgias y sinovitis periódicas hasta que un bloqueo articular nos decidía por el acto quirúrgico. Ello también formaba parte del diagnóstico diferencial con el síndrome meniscal interno ó “bloqueo sin ratas articulares”, como rezaba el parte quirúrgico. Otra variante es la fractura osteocondral y esta será para nosotros sólo de orígen traumática y en el cóndilo femoral lateral, especialmente si se la considera producto de un mecanismo de pivote sobre la rodilla extendida. Ello ocasionaba una fuerza cizallante lo suficientemente intensa como para producir la avulsión del cartílago y del hueso subcondral. También lo observamos luego de más de dos artroscopías ó por defecto de técnica de las mismas. Por último y como dato estadístico, debemos mencionar la condritis del buceo en aquellos buzos, los que al volver a la superficie ven sometidos sus cartílagos, a las burbujas intravasculares de nitrógeno, las que actuando como émbolos, generan infartos en el tejido óseo. En el acto quirúrgico, hemos realizado en todas las ocasiones perforaciones a la Pridie en dichas caries osteocondríticas, aún en las profundas hasta obtener el hilo de sangre que indica tejido vascularizado. La finalidad de dicha técnica es mejorar la carilla articular mediante un tejido neoformado reparador. Además la perforación alivia la presión intraósea culpable del dolor aún en reposo como ocurre en aquellas cuya presión excede los 40 mmde Hg. El rescate quirúrgico de segmentos vascularizados de zonas posteriores en el intercóndilo para reubicarlas en dichas caries (implantes) con la técnica de Palmer, no la hemos llevado a cabo, tomando en cuenta que en deportistas de élite no quisimos correr el riesgo de la hipertrofia del parche como ha ocurrido, la cual suele producir sub- bloqueos y dolor lo que obliga a reintervenciones no deseadas.
RUPTURA DEL TENDÓN DE AQUILES: Su reparación Quirúrgica No hemos observado desgarros simultáneos de ambos Aquiles. En cambio si atendimos rupturas bilaterales en épocas distintas de la vida. Clasificado por edades entre los 25 y 30 años es la época más frecuente en que se producen. Veintey nueve es la edad promedio encontrada por nosotros. La ruptura se asienta generalmente a nivel de la sección menor transversal ó sea a una distancia de 3 a 5 cm de su inserción en el calcáneo. Ambos cabos suelen estar muy deshilachados ó completamente seccionados como todos los que hemos operado. Si dicha ruptura no se repara quirúrgicamente cicatrizará parcialmente con un alargamiento indeseable, el cual le dificultará al paciente un despegue correcto del pié del piso al caminar. El diagnóstico se lleva a cabo con el manifiesto síntoma del “piedrazo” súbito, durante el acto deportivo ó bien durante una simple marcha.A veces es audible aún para los que estan cerca del enfermo.Acto seguido no podrá ponerse en puntillas de pié ni realizar la flexión dorsal del pié sobre la pierna. Antes de aparecer la tumefacción en las primeras horas del accidente, se palpa una depresión y se la vé, por encima de la inserción en el hueso calcáneo en posición de decúbito ventral. Luego aparece la equimosis hasta la pantorrilla y la tumefacción impide realizar un diagnóstico seguro. Se aconseja sin pérdida de tiempo solicitar una Resonancia Magnética para corroborar y decidir la conducta quirúrgica en breve. Cuanto ántes se resuelva más facil será para el accionar del médico tratante. No aconsejamos sutura cabo a cabo pués numerosos fueron los Aquiles así operados que debimos reoperar. En cambio aconsejamos realizar incisiones longitudinales lo suficientemente largas como para obtener buenas lenguetas proximales miotendinosas y así poder ser rebatidas hacia distal conformando un verdaero nuevo tendón seguro y resistente para la práctica deportiva. TÉCNICA QUIRÜRGICA Bajo anestesia peridural ó raquídea se coloca venda de Esmarch en la raíz del miembro. Se coloca al enfermo en posición de decúbito ventral con el pié mantenido en ligera flexión plantar, apoyando su dorso sobre un campo estéril arrollado. Realizar una incisión longitudinal posteroexterna sobre el tendón de aproximadamente 15 cm. Luego de la misma, la lesión estará a la vista con hematoma que indica el grado y el largo de la ruptura. Ello también indica hasta donde nos debemos remontar hasta encontrar tejido sano y a partir de allí obtener la lonja de tejido dadora . Luego dicha lengüeta se rebate hacia distal cubriendo la zona lesionada. La lonja obtenida debe ser de 1.5cm de ancho y aproximadamente 8 cm de largo. Se repara con puntos transversalmente la zona miotendinosa de donde se obtuvo la plástica dadora y se sutura con multiples puntos de lino, la lengüeta rebatida sobre los cabos del tendón seccionado por la lesión. Una vez armado el nuevo tendón de aspecto cilindrico al tacto y con buena movilidad de la flexo extensión pasiva, estaremos satisfechos con lo obtenido.Luego se realiza la sutura de piel directamente sin afrontar el subcutáneo para evitar adherencias secuelares dolorosas. Se coloca bota corta enyesada con el pié en equino en la misma posición en la que se realizó la operación, por 30 dias sin apoyo ponderal. El resto queda a criterio de cada médico tratante
“Ni la cirugía a cielo abierto es la maldita cirugía, ni la artroscopia es la bendición final.” Dr Enrique C Defilippis Novoa. En nuestro libro “Traumatología en el Fútbol “de editorial Akadia, dado que es un texto específicamente estadístico, en cuanto a las lesiones del futbolista según su ubicación en el campo de juego, pudimos presentar en un total de 38 casos, ARTROSIS postmenisectomías. La rodilla es la articulación que posee la mayor superficie cartilaginosa de la anatomía humana. Este cartílago que reviste dos grandes epífisis y la rótula presenta una fisiopatología muy particular.Luego, la lesión del cartílago articular no tratada convenientemente da lugar con el tiempo a un proceso degenerativo progresivo é irreversible, en el 70% de los casos. Etiopatogenia “Tanto la lesión del menisco en si, como la meniscectomía son factores predisponentes a la artrosis, de importancia mucho mayor de lo que se había estimado.” Diagnóstico La presencia de los jugadores operados en nuestros consultorios fue a traves de los años por diversos motivos. Radiograficamente En todos los casos las alteraciones fueron de tres tipos y establecimos la siguiente tabla con distintos grados de importancia. Grado I: Disminución del espacio de la interlinea articular meniscectomizada ( 43%) Combinación más frecuente I+II En el Departamento de Terapia Física del Hospital Universitario de la Ciudad de Lund,Suecia, Anett von Porat y E.M.Roos ( Ann Rheum Dis.2004 Mar;63(3): 269-273) encontraron en un conjunto de 219 jugadores de fútbol que habían sido intervenidos quirúrgicamente mediante artroscopia por lesión de LCA desde 1986,signos y síntomas de artrosis postquirúrgicas. Tratamiento De los 20 casos con artrosis postmeniscectomías presentadas en delanteros, 9 fueron reoperados por nosostros., con técnica de Magnuson. Comentario Final La artosis postmeniscectomía existe indiscutiblemente, pero NO es invalidante para el deporte ya que los jugadores examinados continuaban con la práctica activa en sus distintos clubes ó bien lo hacian en calidad de directores técnicos.
EL FÚTBOL ES PARA ALGUNOS Sin ánimo de discriminar y digo esto para estar al dia,- dado que en mi etapa de adolescente no esistía el término discriminar,- el jugar al fútbol no era para todos y de médico lo comprobé. LESIONES EN EL GOLF : CERVICOBRAQUIALGIA CONTRACTURA MUSCULAR O ESPASMO MUSCULAR Así denominado se aplica a las fibras musculares y/o grupos musculares que en variadas situaciones determinan un espasmo doloroso ó contractura como síntoma, dado que es lo que siente el deportista en un momento determinado durante el juego. Es definido por aquel, como una fuerza compresiva localizada la cual genera dolor y limitación. Y es corroborado por nosostros, como la antesala al desgarro si continua en el esfuerzo. DISTENSIÓN DESGARROS Puede ocasionarse sin contractura ó distensión previa, dada la magnitud del esfuerzo al cual fue sometido el músculo en cuestión.
“El hueso crece y se moldea dia a dia, por ello es nuestro soporte a través de los años.
En el adolescente bailarín de ballet, una muy poco frecuente lesión en el primer rayo metatarsiano del pié, es causa de limitación y dolor. No por lo infrecuente, debemos pasarla por alto dado lo incapacitante para aquel bailarín todavía en la etapa de capacitación en cualquier estudio de danza, pensando en dedicarse a la misma profesionalmente ó no. La osteocondritis del primer rayo ocurre por la suma de gestos repetidos durante la posición “a las puntas” ó a las medias puntas. Sabido es que el niño ó niña que se inicia debe trabajar y acondicionar sus pies al trabajo exigente de la danza. En el caso de las niñas, ello le llevará aproximadamente tres años ántes de subirse a las puntas por primera vez. De esta manera sin apresuramientos, la joven logrará un buen pié y una punta fuerte y sana. Por otra parte la osteocondritis disecante de la cabeza del primer rayo, será parte del hallux rígido del adulto ó específicamente su comienzo. Esta entidad fue descripta en 1887 por Cotteril.A través de los años ya en los adultos tendrá únicamente resolución quirúrgica por lo dolorosa e incapacitante, especialmente en la mujer la cuál verá limitado el uso del calzado con tacos altos. Subirse a las puntas repetidamente puede ocasionar un traumatismo microtraumático en algunas niñas, luego dicho mecanismo de acción desencadenará la patología que describo. El primer síntoma es el dolor repentino que aparece y desaparece periódicamente, hasta que llama la atención al portador su limitación a la máxima flexión dorsal del primer dedo, comparativamente con la del pié indoloro. Luego el primer signo es la imágen radiográfica de una pequeña depresión en la cúpula de la cabeza del primer metatarsiano. Esta es sutil y fácilmente pasada por alto, dato importante que no debe ocurrir. Luego ante el dolor y la limitación de la niña durante la danza debemos corroborar dicho diagnóstico, mediante Tomografía Computada. Allí encontraremos el despegamiento en la zona ubicada entre el vértice de la cúpula y el borde dorsal de la superficie articular. Es característico el dolor palpando el dorso de la metatarso falángica así como la limitación de la flexión dorsal del hallux. Al progresar la enfermedad aparece un osteofito en el borde articular de la cabeza metatarsiana lo que constituye un escollo mecánico para la máxima flexión dorsal del dedo con respecto al metatarso. Tratamiento: Al principio y en la adolescencia el tratamiento debe ser incruento modificando el apoyo de las cabezas metatarsales con plantillas durante las horas fuera de la danza.En cambio mientras realizan las clases , sólo utilizarán fajas metatarsales confeccionadas con tela adhesiva, evitando de este modo el apoyo directo sobre la cabeza del primer rayo en el impacto generado por la media punta y punta. Hemos utilizado aplicaciones de laser puntual en la zona de dolor y ejercicios pasivos movilizadores y suaves de la articulación, magneto crio y por una única vez al principio,. realizamos alguna infiltración en la interlínea externa de la metatarso falángica. Sabemos que las condritis no admiten al corticoide luego entonces sólo por única vez se intentará con él, lograr una mayor movilidad de la flexo-extensión del hallux. Con los años si el conflicto limitante doloroso no se ha superado hemos realizado queilectomías resecando los bordes óseos redundantes de la falange proximal y los osteofitos dorsales de la cabeza del metatarsiano en forma generosa hasta observar en forma pasiva, una dorsiflexión de 60 a 70 grados. Tratamiento incruento vs cirugía Tomamos una población de doce jugadores seniors entre los cuales figuran 4 rugbiers 4 jugadores de volley, 2 tenistas y 2 ex guardavallas del fútbol profesional. Definición Las lesiones degenerativas ó desgarros de la vaina músculo tendinosa pueden ser divididas en parciales y totales. Tratamiento La idea de este trabajo es comparar la función del hombro con lesión del manguito rotador a traves del tratamiento conservador, comparativamente con el quirúrgico y en la misma cantidad de enfermos. Tratamiento conservador ó incruento En este item debemos dejar en claro que la manipulación pasiva del hombro sea cual fuere su tipo, no se justifica en ningún momento durante el tratamiento dado que tales procedimientos aparte del daño que ocasionan a la vaina, favorecen la formación de adherencias residuales. El grupo de 6 deportistas que realizó esta rutina en seis semanas tuvo función normal y uno de ellos presentó limitación en la rotación externa que no limitó su reaparición en el juego. Otro deportista paralelamente inició tratamiento para la cervicobraquialgia que coexistía con la lesión de hombro. Tratamiento quirúrgico Para el grupo de los seis restantes se eligió la conducta quirúrgica siguiendo la vía de acceso transacromial de McLaughlin.
1997-2007 DIEZ AÑOS DE VIDA DEL IMDYR La escuela quirúrgica del Hospital Rawson En 1868 se inaugura el Hospital de inválidos destinado a brindar alojamiento y atención médica a los lisiados de la guerra del Paraguay. La Traumatología aplicada al Deporte
La artrosis postmeniscectomía, nunca será invalidante en el futuro del futbolista profesional. Desde ya existen miles de operados de todas las edades, que retornaron a los campos de juego y posteriormente continuaron su carrera deportiva como técnicos, ayudantes ó preparadores físicos, realizando toda la tarea normal diaria en el campo de juego.
Por un lado esta la super tecnología en las cuales se invierten millones de pesos con la finalidad de aumentar la expectativa de vida, desde 55 años de los años veinte a los 75 años alcanzados en los ochenta. En el rincon de enfrente, el deficitario, casi alarmante honorario dispuesto para el verdadero artifice de aquel mejoramiento de la salud, el médico que utiliza aquella tecnologia. Sobre los profesionales a los cuales correctamente se les exige, recaen las necesidades del enfermo con sus padecimientos acompañados por inestabilidades económicas, aditamento que empeora su cuadro clínico. Sin embargo ello no es todo, el pago por consulta a traves de las empresas médicas donde prestan servicio, cada dia es menor, con el agravante que muchas veces dichas empresas decidieran que el pago por prestación, que recompensa por hacer mas, haya sido sustituido por la capitación, donde el incentivo es hacer menos. Por supuesto ello lo determinan unos pocos empresarios médicos que obtienen excelentes beneficios "generando trabajo" a gran número de colegas que reciben magros ingresos. Aclaro que la prestación es lo que percibe el médico por cada consulta y la cápita es un dinero que reciben mensualmente de la empresa, vea enfermos o no. Esto último se debe a que dicha empresa pacta con un grupo de personas un plan de atencion médica por un dinero mensual fijo, lo use o no lo use y de esa torta voluminosa mensual el médico recibe la migaja final a pesar de ser el que trabaja, se preocupa, debe mantenerse actualizado pagando inscripciones en cursos, suscribiendose a revistas extranjeras, comprando libros, poniendole el pecho a los juicios y además viviendo, lo que no es poco. La relación médico-paciente era, en los comienzos de mi vida médica, de mutua confianza, se basaba en la aceptación por el enfermo de los conocimientos del médico y el respeto por este último de las inquietudes del paciente preocupado. Por un designio de Dios hoy continuo mi labor en consultorio de igual forma atendiendo solo a enfermos particulares prescindiendo de prepagas, pero conozco largamente el padecimiento de mis colegas y observo que un nuevo personaje se interpone entre aquella intima relacion médico-paciente, éstos son los administradores médicos que convierten la era del médico y del paciente en la era del pagador, verdadero intermediario que vive de las necesidades económicas de los profesionales aumentados éstos en número exagerado para la población de enfermos. La actual disciplina de trabajo impuesta por dichos administradores de la medicina no es dedicar el tiempo necesario a cada enfermo, sino qué cantidad de éstos pueden verse en el menos tiempo posible tomando en cuenta que cada médico recibe, y no se ria, entre 2 y 15 pesos por paciente. Hace 25 siglos en LAS LEYES, Platón describía la medicina de esclavos, donde el médico pasaba ráudamente de un enfermo a otro sin interrogarlo ni explicarle la naturaleza de su enfermedad. En contraste con la medicina de hombres libres, el médico interrogaba, examinaba prolijamente al paciente y trataba luego de asegurarse la confianza y comprensión de éste y su familia. De hecho que lo único que puede brindar el médico a su paciente es él mismo, con amabilidad, compasión, sensibilidad, ética y responsabilidad, asi mismo todo ello no son bienes negociables y sin ellos, el médico no merece serlo. Pues bien, el enfermo en la coreografía actual también es un esclavo, a pesar de pagar mensualidades de primer mundo en distintas prepagas, pues será esclavo del administrador que exije al staff de médicos en cartilla a resolver la consulta en el menor tiempo posible, para que en la mayor cantidad de entrevistas obtenga una aceptable remuneración, aunque ello lleve a que el enfermo muchas veces no tenga el tiempo suficiente para quitarse la ropa y asi mostrar su anatomia al médico elegido, con lo que el acto médico quedará reducido a un tome y traiga de estudios radiográficos y otros exámenes complementarios que por mas modernos que fueran, la verdad estuvo y estará siempre en la revisación prolija y detenida del paciente. Finalmente quién se ocupará de la enseñanza cuando el atareado médico de nuestros dias, se canse de ejercer un servicio no apreciado ni remunerado, o quién discutirá en largos ateneos el mejor diagnostico o la mejor conducta terapeutica si aquellas normativas lo estimulan a no sustraerle tiempo a las prácticas médicas. Este problema impensable hace mas de 30 años esta firmemente instalado en la sociedad actual y parece improbable a menos que los médicos en su totalidad, renunciando a las prepagas, esperen en sus consultorios la llegada del paciente como hicimos todos nosotros por aquellos tiempos.
En el 80% dicha lesión se produce luego de rebeldes tendinitis ó tendinosis en el juego de fútbol. DIAGNOSTICO Cuando el lesionado se presenta manifestando que mientras practicaba notó súbitamente un vivo dolor en la región aquílea, semejante al de un “piedrazo” a veces acompañado de una sensación audible, con imposibilidad de la marcha y de flexionar dorsalmente el pié con respecto a la pierna, es el caso de sospechar ruptura tendinosa.
Esta experiencia puede ser obtenida en detalle en cuanto a etiologías y tratamiento a traves del libro La Danza editado en 1990, (ver página www.drpintos .com.ar item Publicaciones) Este trabajo realizado siempre con fichas médicas iguales en cuanto al desarrollo de la patología y evolución,su causa según el movimiento empleado y seguimientos programados con los mismos colaboradores, pensando siempre en el diagnóstico certero y la rehabilitación precóz dado que el bailarín, debe ser considerado un deportista de alta competición. Se tomó en cuenta que cada bailarín presentó dos lesiones al año promediando entre los que presentaron tres ó cuatro y otros una sola lesión. Así llegamos a 406 patologías las que se clasificaron en Traumáticas ú Ortopédicas es decir aquellas producto de afecciones posturales , del crecimiento, congénitas ,etc Debemos separar bien las etiologías pués las traumáticas son producto de un hecho fortuito acaecido durante la práctica de la danza . Las ortopédicas en cambio son alteraciones propias de cada individuo detectadas durante controles ó luego de la suma de gestos repetidos, generadas por el diario trabajo impuesto al bailarín.
CLASIFICACION GENERAL DE LAS 406 LESIONES DESCRIPTAS Esguince de tobillo: 43 casos
Sabemos que jugar al fútbol no se puede
aprender. También sabemos que la articulación
de la cadera es más limitada que la hipermóvil
articulación del hombro. En el Centro de Evaluación e Investigación
Mëdica de FIFA médicos imparciales ( No de equipos),
realizan seguimientos a 588 jugadores de Alemania-Francia y Checoeslovaquia Se recomienda a entrenadores reducir el tiempo de
entrenamientos semanales.
Mundial Sub 17 99 1,8 “ Mundial Juvenil 99 3,6 “ Mundial Juvenil 2001 4,7 “ Mundial del 2002 2,6 “
CONCLUSIONES OBTENIDAS POR EL COMITÉ
DE EXPERTOS DE FAA A) Por lesiones de musculos ó contracturas
producto de la fatiga post partidos, se ha sugerido mejorar la
organización de los torneos, evitando los repentinos cambios
de dias y horarios, sin respetar los períodos de descanso.
Se hace mención especial a la cantidad de partidos llevados
a cabo en el transcurso del año, sin respetar los períodos
de vacaciones de 30 dias, como ocurre en Europa. Los presentes fueron: Profesores Luis Bonini, Ex
Selección Nacional- Alejandro Kohan,River -Hector Castilla
Ex Racing y Julio Santella Racing EL FÚTBOL EN LA GRAN ALTURA Para quienes viven en la llanura es riesgoso competir
durante 90 minutos a gran altura, a diferencia de aquellos que
se han ido adaptando a las condiciones hostiles desde su nacimiento
a lo largo de varias generaciones. SINDROME DE GUILLAIN-BARRE-STROHL COLUMNA LUMBAR. La pubialgia en el golf y en el deportista en general.
CONDROPATIA ROTULIANA Una afección del jugador
de Básquet. CERVICOBRAQUIALGIAS EN EL GUARDAVALLAS |
| >>LESIONES MAS FRECUENTES<< | >> CURRICULUM << | >> INFO. UTILES << | >> PLÁSTICA DE LIGAMENTO CRUZADO << | >> PUBLICACIONES << | >> CONSULTORIO << |
luispintos@drpintos.com.ar